கட்டுரை வெளியிடப்பட்ட தேதி: 13.11.2016
கட்டுரையைப் புதுப்பித்த தேதி: 06.12.2018
அனைத்து இதய அரித்மியாக்களிலும் ஏட்ரியல் ஃபைப்ரிலேஷன் (AF என சுருக்கமாக) மிகவும் பொதுவான அரித்மியா ஆகும்.
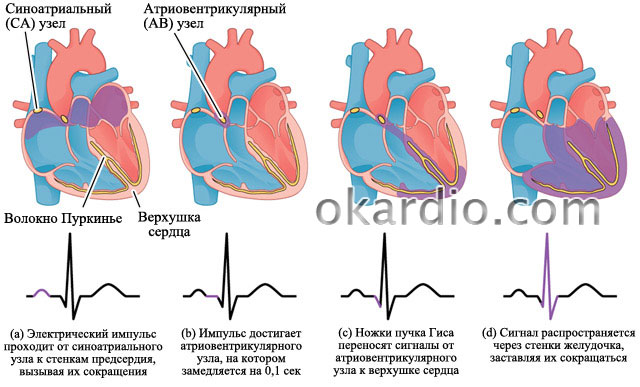
இதயத்தின் சரியான மற்றும் பயனுள்ள வேலைக்கு, சைனஸ் கணுவால் தாளம் அமைக்கப்படுகிறது. இதயம் சுருங்குவதற்கான சமிக்ஞை பொதுவாக வெளிவரும் பகுதி இது (அதாவது, ஒரு உந்துவிசை ஏற்படுகிறது). ஏட்ரியல் ஃபைப்ரிலேஷனில், சுருக்கங்கள் (தூண்டுதல்கள் அல்ல) குழப்பமானவை மற்றும் ஏட்ரியத்தின் வெவ்வேறு பகுதிகளிலிருந்து உருவாகின்றன. இந்த சுருக்கங்களின் அதிர்வெண் நிமிடத்திற்கு பல நூறு வரை அதிகமாக இருக்கலாம். பொதுவாக, சுருக்கங்களின் அதிர்வெண் நிமிடத்திற்கு 70 முதல் 85 துடிக்கிறது. தூண்டுதல்கள் இதயத்தின் வென்ட்ரிக்கிள்களுக்குச் செல்லும்போது, \u200b\u200bஅவற்றின் சுருக்கத்தின் அதிர்வெண்ணும் அதிகரிக்கிறது, இது நிலையில் கூர்மையான சரிவை ஏற்படுத்துகிறது.
துடிப்பு கடத்தல் சுற்று

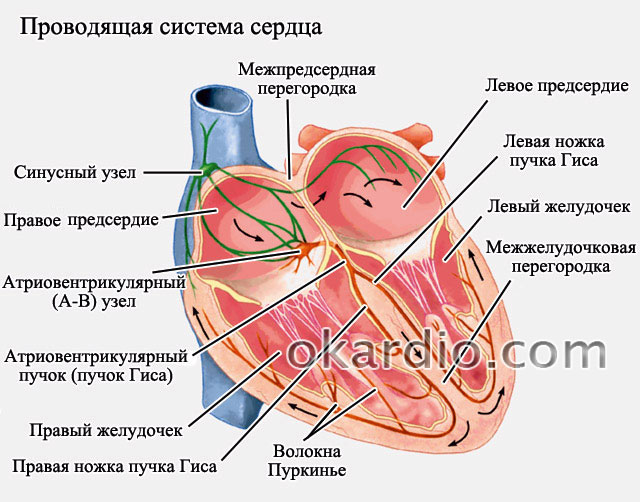
இதயத் துடிப்பு அதிகமாக இருக்கும்போது (நிமிடத்திற்கு 85 துடிப்புகளுக்கு மேல்), பின்னர் அவை ஏட்ரியல் ஃபைப்ரிலேஷனின் டாக்கிசிஸ்டாலிக் வடிவத்தைப் பற்றி பேசுகின்றன. அதிர்வெண் குறைவாக இருந்தால் (நிமிடத்திற்கு 65 - 70 துடிப்புகளுக்கு கீழே), பின்னர் அவர்கள் ஒரு பிராடிஸ்டோலிக் வடிவத்தைப் பற்றி பேசுகிறார்கள். பொதுவாக, இதயத் துடிப்பு நிமிடத்திற்கு 70–85 துடிப்புகளாக இருக்க வேண்டும் - இந்த சூழ்நிலையில், அவை ஃபைப்ரிலேஷனின் நெர்மோசிஸ்டாலிக் வடிவத்தைப் பற்றி பேசுகின்றன.
பெண்களை விட ஆண்கள் அடிக்கடி நோய்வாய்ப்படுகிறார்கள். AF ஐ உருவாக்கும் ஆபத்து வயது அதிகரிக்கிறது. 60 வயதில், ஒரு மருத்துவரைப் பார்க்கும் அனைத்து மக்களில் 0.5% பேருக்கு இந்த சிக்கல் காணப்படுகிறது, 75 வயதிற்குப் பிறகு, ஒவ்வொரு பத்தாவது நபரிடமும் அரித்மியா கண்டறியப்படுகிறது.
இந்த நோயை இருதயநோய் நிபுணர், இருதய அறுவை சிகிச்சை நிபுணர் அல்லது அரித்மாலஜிஸ்ட் கையாளுகின்றனர்.
2012 முதல் ரஷ்ய இருதயநோய் நிபுணர்களின் பரிந்துரைகளில் வழங்கப்பட்ட அதிகாரப்பூர்வ தரவுகளின்படி, ஏட்ரியல் ஃபைப்ரிலேஷன் மற்றும் ஏட்ரியல் ஃபைப்ரிலேஷன் ஆகியவை ஒரே மாதிரியான கருத்துகள்.
ஃபைப்ரிலேஷன் ஏன் ஆபத்தானது?
சுருக்கங்கள் குழப்பமாக இருக்கும்போது, \u200b\u200bஇரத்தம் அட்ரியாவில் நீண்ட காலம் தக்கவைக்கப்படுகிறது. இது இரத்த உறைவு உருவாக வழிவகுக்கிறது.
பெரிய இரத்த நாளங்கள் இதயத்தை விட்டு மூளை, நுரையீரல் மற்றும் அனைத்து உள் உறுப்புகளுக்கும் இரத்தத்தை கொண்டு செல்கின்றன.
- பெரிய நுரையீரல் தண்டுடன் வலது ஏட்ரியத்தில் உருவாகும் இரத்தக் கட்டிகள் நுரையீரலுக்குள் நுழைந்து வழிவகுக்கும்.
- இடது ஏட்ரியத்தில் இரத்த உறைவு ஏற்பட்டால், பெருநாடி வளைவின் பாத்திரங்கள் வழியாக இரத்த ஓட்டம் கொண்டு அவை மூளைக்குள் நுழைகின்றன. இது ஒரு பக்கவாதத்தின் வளர்ச்சிக்கு வழிவகுக்கிறது.
- ஏட்ரியல் ஃபைப்ரிலேஷன் நோயாளிகளில், பெருமூளை பக்கவாதம் (பெருமூளை சுழற்சியின் கடுமையான இடையூறு) உருவாகும் ஆபத்து ரிதம் தொந்தரவுகள் இல்லாமல் இருப்பதை விட 6 மடங்கு அதிகம்.
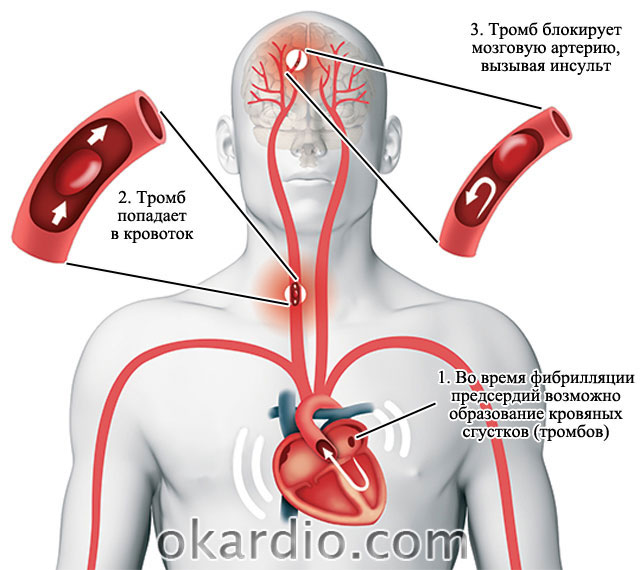 இடது ஏட்ரியத்தில் த்ரோம்பஸ் உருவாக்கம் பக்கவாதத்திற்கு வழிவகுக்கிறது
இடது ஏட்ரியத்தில் த்ரோம்பஸ் உருவாக்கம் பக்கவாதத்திற்கு வழிவகுக்கிறது நோயியலின் காரணங்கள்
காரணங்கள் பொதுவாக இரண்டு பெரிய குழுக்களாக பிரிக்கப்படுகின்றன:
இதய.
இதயமற்றவர்.
அரிதாக, இதய முன்கணிப்பு அமைப்பின் வளர்ச்சியில் ஒரு மரபணு முன்கணிப்பு மற்றும் ஒழுங்கின்மை ஆகியவற்றைக் கொண்டு, இந்த நோயியல் ஒரு சுயாதீனமான நோயாக இருக்கலாம். 99% நிகழ்வுகளில், ஏட்ரியல் ஃபைப்ரிலேஷன் ஒரு சுயாதீனமான நோய் அல்லது அறிகுறி அல்ல, ஆனால் அடிப்படை நோயியலின் பின்னணிக்கு எதிராக நிகழ்கிறது.
1. இதய காரணங்கள்
AF நோயாளிகளுக்கு இருதய நோயியல் எவ்வளவு அடிக்கடி நிகழ்கிறது என்பதை அட்டவணை காட்டுகிறது:
அனைத்து குறைபாடுகளுக்கிடையில், ஏட்ரியல் ஃபைப்ரிலேஷன் பெரும்பாலும் மிட்ரல் அல்லது மல்டிவால்வ் இதய குறைபாடுகளுடன் கண்டறியப்படுகிறது. மிட்ரல் வால்வு என்பது இடது ஏட்ரியத்தையும் இடது வென்ட்ரிக்கிளையும் இணைக்கும் வால்வு ஆகும். மல்டிவால்வ் குறைபாடுகள் பல வால்வுகளின் புண்கள்: மிட்ரல் மற்றும் (அல்லது) பெருநாடி மற்றும் (அல்லது) ட்ரைகுஸ்பிட்.
 மிட்ரல் இதய நோய்
மிட்ரல் இதய நோய் நோய்களின் சேர்க்கையும் ஒரு காரணமாக இருக்கலாம். எடுத்துக்காட்டாக, இதய குறைபாடுகள் இஸ்கிமிக் இதய நோய் (கரோனரி இதய நோய், ஆஞ்சினா பெக்டோரிஸ்) மற்றும் தமனி உயர் இரத்த அழுத்தம் (உயர் இரத்த அழுத்தம்) ஆகியவற்றுடன் தொடர்புபடுத்தப்படலாம்.
இருதய அறுவை சிகிச்சையின் பின்னர் நிலை ஏட்ரியல் ஃபைப்ரிலேஷனை ஏற்படுத்தும், ஏனெனில் அறுவை சிகிச்சைக்குப் பிறகு, பின்வருபவை ஏற்படலாம்:
இன்ட்ராகார்டியாக் ஹீமோடைனமிக்ஸில் மாற்றங்கள் (எடுத்துக்காட்டாக, ஒரு மோசமான வால்வு இருந்தது - ஒரு நல்ல பொருத்தப்பட்டது, அது சரியாக வேலை செய்யத் தொடங்கியது).
எலக்ட்ரோலைட் ஏற்றத்தாழ்வு (பொட்டாசியம், மெக்னீசியம், சோடியம், கால்சியம்). எலக்ட்ரோலைட் சமநிலை இதய உயிரணுக்களின் மின் நிலைத்தன்மையை உறுதி செய்கிறது
அழற்சி (இதயத்தில் உள்ள தையல்களிலிருந்து).
2. இதயம் அல்லாத காரணங்கள்
ஆல்கஹால் நுகர்வு ஏட்ரியல் ஃபைப்ரிலேஷன் நோயியல் ஆபத்தை பாதிக்கும். 2004 ஆம் ஆண்டில் அமெரிக்க விஞ்ஞானிகள் நடத்திய ஆய்வில், ஒரு நாளைக்கு 36 கிராமுக்கு மேல் ஆல்கஹால் அளவை அதிகரிப்பதன் மூலம், ஏட்ரியல் ஃபைப்ரிலேஷன் உருவாகும் ஆபத்து 34% அதிகரிக்கிறது. இந்த எண்ணிக்கைக்கு கீழே உள்ள ஆல்கஹால் அளவுகள் AF இன் வளர்ச்சியை பாதிக்காது என்பதும் சுவாரஸ்யமானது.
வெஜிடோவாஸ்குலர் டிஸ்டோனியா என்பது நரம்பு மண்டலத்தின் செயல்பாட்டுக் கோளாறுகளின் சிக்கலானது. இந்த நோயில், பராக்ஸிஸ்மல் அரித்மியா பெரும்பாலும் எதிர்கொள்ளப்படுகிறது (அரித்மியா வகைகளின் விளக்கம் அடுத்த தொகுதியில் உள்ளது).
AF வகைப்பாடு மற்றும் அறிகுறிகள்
FP ஐ வகைப்படுத்த பல கொள்கைகள் உள்ளன. மிகவும் வசதியான மற்றும் பொதுவாக ஏற்றுக்கொள்ளப்பட்ட வகைப்பாடு ஏட்ரியல் ஃபைப்ரிலேஷன் காலத்தை அடிப்படையாகக் கொண்டது.
* பராக்ஸிஸம் என்பது வலிப்புத்தாக்கங்கள் மற்றும் அவை தன்னிச்சையாக நிறுத்தப்படலாம் (அதாவது, அவை தானாகவே). தாக்குதல்களின் அதிர்வெண் தனிப்பட்டது.
வழக்கமான அறிகுறிகள்
அனைத்து வகையான ஃபைப்ரிலேஷனும் ஒத்த அறிகுறிகளைக் கொண்டுள்ளன. அடிப்படை நோயின் பின்னணிக்கு எதிராக ஏட்ரியல் ஃபைப்ரிலேஷன் நிகழும்போது, \u200b\u200bபெரும்பாலும் நோயாளிகள் பின்வரும் புகார்களுடன் வருகிறார்கள்:
- படபடப்பு (விரைவான தாளம், ஆனால் ஒரு பிராடிஸ்டோலிக் வடிவத்துடன், இதய துடிப்பு, மாறாக, குறைவாக உள்ளது - நிமிடத்திற்கு 60 துடிப்புகளுக்கு குறைவாக).
- குறுக்கீடுகள் (இதயத்தின் "மறைதல்" மற்றும் பின்னர் தாளத்தைப் பின்பற்றுகிறது, இது அடிக்கடி அல்லது அரிதாக இருக்கலாம்). அடிக்கடி துடிப்பு - நிமிடத்திற்கு 80 க்கும் மேற்பட்ட துடிப்புகள், அரிதானவை - நிமிடத்திற்கு 65 துடிப்புகளுக்கு குறைவாக).
- மூச்சுத் திணறல் (விரைவான மற்றும் உழைப்பு சுவாசம்).
- தலைச்சுற்றல்.
- பலவீனம்.
ஏட்ரியல் ஃபைப்ரிலேஷன் நீண்ட காலமாக இருந்தால், கால்களில் வீக்கம் மாலையில் உருவாகிறது.
பரிசோதனை
ஏட்ரியல் ஃபைப்ரிலேஷன் நோயறிதல் நேரடியானது. நோய் கண்டறிதல் ஈ.சி.ஜி. வலிப்புத்தாக்கங்களின் அதிர்வெண் மற்றும் பிற தாள இடையூறுகளுடன் தெளிவுபடுத்த, ஒரு சிறப்பு செய்யப்படுகிறது (பகலில் ஈ.சி.ஜி கண்காணிப்பு).
 எலக்ட்ரோ கார்டியோகிராமில் இதய துடிப்பு. பெரிதாக்க புகைப்படத்தில் கிளிக் செய்க
எலக்ட்ரோ கார்டியோகிராமில் இதய துடிப்பு. பெரிதாக்க புகைப்படத்தில் கிளிக் செய்க 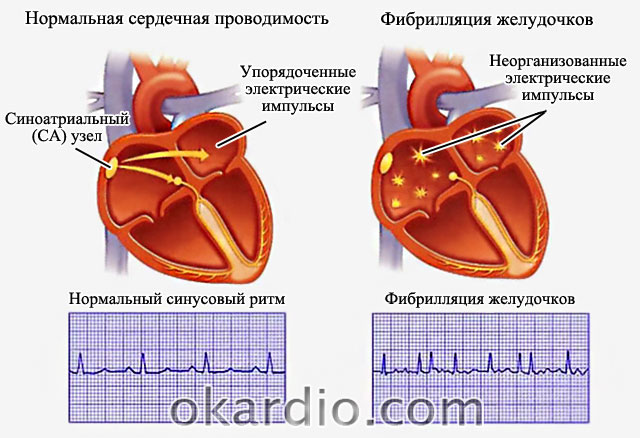 ஈ.சி.ஜி ஏட்ரியல் ஃபைப்ரிலேஷனைக் கண்டறிகிறது
ஈ.சி.ஜி ஏட்ரியல் ஃபைப்ரிலேஷனைக் கண்டறிகிறது ஏட்ரியல் ஃபைப்ரிலேஷன் சிகிச்சை
சிகிச்சையானது காரணத்தை நீக்குவது மற்றும் / அல்லது சிக்கல்களைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளது. சில சந்தர்ப்பங்களில், சைனஸ் தாளத்தை மீட்டெடுப்பது சாத்தியமாகும், அதாவது ஃபைப்ரிலேஷனை குணப்படுத்த முடியும், ஆனால் இது தாளத்தை மீட்டெடுக்க முடியாது என்பதும் நிகழ்கிறது - இந்த விஷயத்தில், இதயத்தின் வேலையை இயல்பாக்குவதும் பராமரிப்பதும் முக்கியம், சிக்கல்களின் வளர்ச்சியைத் தடுக்க.
AF க்கு வெற்றிகரமாக சிகிச்சையளிக்க, நீங்கள் செய்ய வேண்டியது: தாள இடையூறுகளை ஏற்படுத்திய காரணத்தை அகற்றவும், இதயத்தின் அளவு மற்றும் ஒளிரும் கால அளவை அறிந்து கொள்ளுங்கள்.
சிகிச்சையின் ஒரு குறிப்பிட்ட முறையைத் தேர்ந்தெடுக்கும்போது, \u200b\u200bஇலக்கு முதலில் தீர்மானிக்கப்படுகிறது (நோயாளியின் குறிப்பிட்ட நிலையைப் பொறுத்து). இது மிகவும் முக்கியமானது, ஏனென்றால் தந்திரோபாயங்களும் ஒரு சில நடவடிக்கைகளும் இதைப் பொறுத்தது.
ஆரம்பத்தில், மருத்துவர்கள் மருந்துகளை பரிந்துரைக்கின்றனர், மற்றும் பயனற்றதாக இருந்தால், மின்-துடிப்பு சிகிச்சை.
மருந்து சிகிச்சை, மின்சார துடிப்பு, உதவாதபோது, \u200b\u200bமருத்துவர்கள் பரிந்துரைக்கின்றனர் (ரேடியோ அலைகளைப் பயன்படுத்தி சிறப்பு சிகிச்சை).
மருந்து சிகிச்சை
தாளத்தை மீட்டெடுக்க முடிந்தால், மருத்துவர்கள் அவ்வாறு செய்ய எல்லா முயற்சிகளையும் செய்வார்கள்.
AF க்கு சிகிச்சையளிக்க பயன்படுத்தப்படும் மருந்துகள் அட்டவணையில் வழங்கப்படுகின்றன. இந்த பரிந்துரைகள் பொதுவாக ஏட்ரியல் ஃபைப்ரிலேஷன் போன்ற தாள இடையூறுகளின் நிவாரணத்திற்காக ஏற்றுக்கொள்ளப்படுகின்றன.
மின் துடிப்பு சிகிச்சை
சில நேரங்களில் மருந்துகளுடன் (நரம்பு அல்லது மாத்திரைகள்) சிகிச்சை பயனற்றதாகி, தாளத்தை மீட்டெடுக்க முடியாது. அத்தகைய சூழ்நிலையில், மின் உந்துவிசை சிகிச்சை செய்யப்படுகிறது - இது மின்சார மின்னோட்ட வெளியேற்றத்துடன் இதய தசையை பாதிக்கும் ஒரு முறையாகும்.
 மின் துடிப்பு சிகிச்சை
மின் துடிப்பு சிகிச்சை வெளி மற்றும் உள் நுட்பங்களுக்கு இடையில் வேறுபடுங்கள்:
வெளிப்புறம் தோல் மற்றும் மார்பு வழியாக அனுப்பப்படுகிறது. இந்த முறை சில நேரங்களில் கார்டியோவர்ஷன் என்று குறிப்பிடப்படுகிறது. சரியான நேரத்தில் சிகிச்சையைத் தொடங்கினால் 90% வழக்குகளில் ஏட்ரியல் ஃபைப்ரிலேஷன் நிறுத்தப்படும். இருதய அறுவை சிகிச்சை மருத்துவமனைகளில், கார்டியோவர்ஷன் மிகவும் பயனுள்ளதாக இருக்கும் மற்றும் இது பெரும்பாலும் பராக்ஸிஸ்மல் அரித்மியாவுக்கு பயன்படுத்தப்படுகிறது.
உள். ஒரு மெல்லிய குழாய் (வடிகுழாய்) கழுத்தில் அல்லது கிளாவிக்கில் உள்ள பெரிய நரம்புகள் வழியாக இதயக் குழிக்குள் செருகப்படுகிறது. இந்த குழாய் வழியாக ஒரு மின்முனை அனுப்பப்படுகிறது (ஒரு கம்பி போன்றது). செயல்முறை இயக்க அறையில் நடைபெறுகிறது, அங்கு, ரேடியோகிராஃபி கட்டுப்பாட்டின் கீழ், எலெக்ட்ரோடை எவ்வாறு சரியாக நோக்குவது மற்றும் வைப்பது என்பதை மானிட்டர்களில் மருத்துவர் பார்வைக்கு மதிப்பீடு செய்யலாம்.
அடுத்து, சிறப்பு உபகரணங்களின் உதவியுடன், படத்தில் காட்டப்பட்டுள்ளது, ஒரு வெளியேற்றம் பயன்படுத்தப்படுகிறது மற்றும் அவை திரையைப் பார்க்கின்றன. திரையில், மருத்துவர் தாளத்தின் தன்மையை தீர்மானிக்க முடியும் (சைனஸ் ரிதம் மீட்டெடுக்கப்படுகிறதா இல்லையா). மருத்துவர்கள் இந்த நுட்பத்தைப் பயன்படுத்தும் போது தொடர்ச்சியான ஏட்ரியல் ஃபைப்ரிலேஷன் மிகவும் பொதுவான நிகழ்வு.
கதிரியக்க அதிர்வெண் நீக்கம்
அனைத்து முறைகளும் பயனற்றதாக இருக்கும்போது, \u200b\u200bமற்றும் ஏட்ரியல் ஃபைப்ரிலேஷன் நோயாளியின் வாழ்க்கையை கணிசமாக மோசமாக்குகிறது, சுருக்கங்களின் அதிகரித்த அதிர்வெண்ணுக்கு காரணமான கவனத்தை (இதயத்திற்கு தவறான தாளத்தை அமைக்கிறது) அகற்ற பரிந்துரைக்கப்படுகிறது - ரேடியோ அதிர்வெண் நீக்கம் (RFA) - ரேடியோ அலைகளுடன் சிகிச்சை.
 கதிரியக்க அதிர்வெண் நீக்கம்
கதிரியக்க அதிர்வெண் நீக்கம் கவனத்தை நீக்கிய பிறகு, தாளம் குறைவாக இருக்கலாம். ஆகையால், ஒரு செயற்கை இதயமுடுக்கி - ஒரு இதயமுடுக்கி (இதயக் குழிக்குள் ஒரு சிறிய மின்முனை) பொருத்துவதன் மூலம் RFA ஐ இணைக்க முடியும். எலக்ட்ரோடு வழியாக இதயத்தின் தாளம் ஒரு இதயமுடுக்கி மூலம் அமைக்கப்படும், இது கிளாவிக்கில் தோலின் கீழ் நிறுவப்பட்டுள்ளது.
இந்த முறை எவ்வளவு பயனுள்ளதாக இருக்கும்? பராக்ஸிஸ்மல் ஏ.எஃப் நோயாளிக்கு ஆர்.எஃப்.ஏ செய்யப்பட்டிருந்தால், ஒரு வருடத்திற்குள் சைனஸ் ரிதம் 64–86% (2012 இலிருந்து தரவு) பராமரிக்கப்படுகிறது. ஒரு தொடர்ச்சியான வடிவம் இருந்தால், பாதி நிகழ்வுகளில் ஏட்ரியல் ஃபைப்ரிலேஷன் திரும்பும்.
சைனஸ் தாளத்தை மீட்டெடுப்பது ஏன் எப்போதும் சாத்தியமில்லை?
சைனஸ் தாளத்தை மீட்டெடுக்க இயலாது முக்கிய காரணம் இதயத்தின் அளவு மற்றும் இடது ஏட்ரியம்.
இடது ஏட்ரியத்தின் அளவு இதயத்தின் அல்ட்ராசவுண்ட் மூலம் 5.2 செ.மீ வரை நிறுவப்பட்டால், 95% இல் சைனஸ் தாளத்தை மீட்டெடுப்பது சாத்தியமாகும். இதை அரித்மாலஜிஸ்டுகள் மற்றும் இருதய மருத்துவர்கள் தங்கள் வெளியீடுகளில் தெரிவிக்கின்றனர்.
இடது ஏட்ரியத்தின் அளவு 6 செ.மீ க்கும் அதிகமாக இருக்கும்போது, \u200b\u200bசைனஸ் தாளத்தை மீட்டெடுப்பது சாத்தியமற்றது.
 இதயத்தின் அல்ட்ராசவுண்ட் இடது ஏட்ரியத்தின் அளவு 6 செ.மீ க்கும் அதிகமாக இருப்பதைக் காட்டுகிறது
இதயத்தின் அல்ட்ராசவுண்ட் இடது ஏட்ரியத்தின் அளவு 6 செ.மீ க்கும் அதிகமாக இருப்பதைக் காட்டுகிறது இது ஏன் நடக்கிறது? இதயத்தின் இந்த பகுதி நீட்டப்படும்போது, \u200b\u200bஅதில் மாற்ற முடியாத சில மாற்றங்கள் நிகழ்கின்றன: ஃபைப்ரோஸிஸ், மாரடைப்பு இழைகளின் சிதைவு. அத்தகைய மயோர்கார்டியம் (இதயத்தின் தசை அடுக்கு) சைனஸ் தாளத்தை சில நொடிகள் வைத்திருக்க முடியாது என்பது மட்டுமல்ல, இருதயநோய் நிபுணர்களின் கூற்றுப்படி அதைச் செய்யக்கூடாது.
முன்னறிவிப்பு
AF சரியான நேரத்தில் கண்டறியப்பட்டால், நோயாளி மருத்துவரின் அனைத்து பரிந்துரைகளையும் பின்பற்றினால், சைனஸ் தாளத்தை மீட்டெடுப்பதற்கான வாய்ப்புகள் அதிகம் - 95% க்கும் அதிகமானவை. இடது ஏட்ரியத்தின் அளவு 5.2 செ.மீ க்கும் அதிகமாக இல்லாத சூழ்நிலைகளைப் பற்றி நாங்கள் பேசுகிறோம், மேலும் நோயாளிக்கு புதிதாக கண்டறியப்பட்ட அரித்மியா அல்லது ஏட்ரியல் ஃபைப்ரிலேஷனின் பராக்ஸிஸம் உள்ளது.
தொடர்ச்சியான வடிவத்தில் நோயாளிகளுக்கு RFA க்குப் பிறகு மீட்டெடுக்கக்கூடிய சைனஸ் ரிதம், 50% வழக்குகளில் (அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட அனைத்து நோயாளிகளிலும்) ஒரு வருடம் நீடிக்கிறது.
அரித்மியா பல ஆண்டுகளாக இருந்திருந்தால், எடுத்துக்காட்டாக, 5 வருடங்களுக்கும் மேலாக, மற்றும் இதயம் "பெரியது" என்றால், மருத்துவர்களின் பரிந்துரைகள் மருந்து சிகிச்சையாகும், இது அத்தகைய இதயத்தின் வேலைக்கு உதவும். தாளத்தை மீட்டெடுக்க முடியாது.
பரிந்துரைக்கப்பட்ட சிகிச்சையைப் பின்பற்றுவதன் மூலம் AF நோயாளிகளின் வாழ்க்கைத் தரத்தை மேம்படுத்த முடியும்.
காரணம் ஆல்கஹால் மற்றும் புகைபிடித்தல் என்றால், தாளத்தை இயல்பாக்குவதற்கு இந்த காரணிகளை அகற்றினால் போதும்.
டச்சீசிஸ்டாலிக் ஏட்ரியல் ஃபைப்ரிலேஷன், ஏட்ரியல் ஃபைப்ரிலேஷன் என்றும் அழைக்கப்படுகிறது, இது ஒரு இதய துடிப்பு செயலிழப்பு ஆகும், இதன் விளைவாக இதய துடிப்பு நிமிடத்திற்கு 90 க்கும் மேற்பட்ட துடிக்கிறது. இதய அறையின் ஒவ்வொரு தசை நார் சுறுசுறுப்பாகவும் தோராயமாகவும் சுருங்கத் தொடங்கும் போது இழை ஏற்படுகிறது. இதன் விளைவாக, இது இரத்த ஓட்டத்தை மீறுவதற்கு வழிவகுக்கிறது. நோயின் அறிகுறிகள் எல்லா நபர்களிடமும் தோன்றாது; நடைமுறையில், நோயின் அறிகுறியற்ற வடிவம் பொதுவானது.
ஏட்ரியல் ஃபைப்ரிலேஷன் வகைப்பாடு
ஏட்ரியல் ஃபைப்ரிலேஷனை முறைப்படுத்தவும்:
- வென்ட்ரிகுலர் சுருக்கங்களின் அதிர்வெண் மூலம்;
- குழப்பமான தாளத்தின் காலம்;
- கார்டியோகிராமில் அலைகள்.
ஃபைப்ரிலேஷன் காலத்தால் வேறுபடுகிறது:
- முதன்மை - முதல் முறையாக ஒரு தாள இடையூறு பதிவு செய்யப்பட்டது. இது மருத்துவ வெளிப்பாடுகள், காலம் மற்றும் சிக்கல்களில் வேறுபட்டதாக இருக்கலாம்.
- தொடர்ந்து - ஏழு நாட்களுக்கு மேல் நீடிக்கும். இது மருத்துவ தலையீடு இல்லாமல் நின்றுவிடாது மற்றும் ஒரு வருடம் வரை நீடிக்கும்.
- நிலையான - முந்தையதைப் போலவே, நீண்ட காலம் நீடிக்கும், ஆனால் சைனஸ் முனையின் இயல்பான தாளத்தை மீட்டெடுப்பது நடைமுறைக்கு மாறானது. சிகிச்சையின் முக்கிய குறிக்கோள், தற்போதுள்ள தாளத்தை பராமரிப்பது மற்றும் சுருக்கங்களின் அதிர்வெண்ணைக் கட்டுப்படுத்துவது.
- பராக்ஸிஸ்மல் - ஏட்ரியல் ஃபைப்ரிலேஷன் எதிர்பாராத விதமாக தொடங்குகிறது. ஏட்ரியல் ஃபைப்ரிலேஷனின் தாக்குதல் ஏழு நாட்கள் வரை நீடிக்கும், இது சுயாதீனமாக நின்றுவிடும்.
அலை கிளையினங்கள்:
- பெரியது - நிமிடத்திற்கு 300-500 வெட்டுக்கள். ஈ.சி.ஜி பெரிய மற்றும் சிதறிய பற்களைக் காட்டுகிறது;
- சிறியது - 800 வெட்டுக்கள் வரை (பற்கள் சிறியவை மற்றும் அடிக்கடி).
இதய வால்வுகளின் புண்ணைப் பொறுத்து, இழைப்பு:
- வால்வு அல்லாத - புரோஸ்டெடிக் வால்வுகளுடன்.
- வால்வுலர் - இதய குறைபாடுகளுடன் (பிறவி அல்லது வாங்கியது). பிந்தையது தொற்று எண்டோகார்டிடிஸ், வாத நோய் பின்னணிக்கு எதிராக உருவாகலாம். இந்த வகை ஏட்ரியல் ஃபைப்ரிலேஷன் மூலம், ஆத்திரமூட்டலை அகற்றுவதன் மூலம் சிகிச்சை தொடங்குகிறது.
அதிர்வெண் மூலம், ஃபைப்ரிலேஷனின் வெவ்வேறு வடிவங்கள் வேறுபடுகின்றன:
- டச்சிசிஸ்டாலிக். வென்ட்ரிக்கிள்ஸ் நிமிடத்திற்கு 90 தடவைகளுக்கு மேல் சுருங்குகிறது, மேலும் துடிப்பு சிறிது நேரம் இல்லாமல் இருக்கலாம். இந்த நிகழ்வுக்கான காரணம் இதயம் முழுமையடையாமல் இயங்குகிறது என்பதே. சுருக்கத்தின் போதிய சக்தி ஒரு துடிப்பு அலையை கொடுக்காது, இதய வெளியீடு ஒழுங்கற்றது, மற்றும் வென்ட்ரிக்கிள்கள் மோசமாக இரத்தத்துடன் வழங்கப்படுகின்றன.
- நார்மோசிஸ்டாலிக். வென்ட்ரிகுலர் சுருக்கங்கள் ஏற்கத்தக்க 60 முதல் 90 வரம்பிற்குள் உள்ளன.
- பிராடிஸ்டோலிக் - சுமார் 60 மடங்கு சுருக்கங்கள், வென்ட்ரிக்கிள்கள் தடுக்கப்படுகின்றன. இருப்பினும், துடிப்பு அலை சாதாரணமானது.
இரண்டாவது மற்றும் மூன்றாவது வடிவங்கள் மிகவும் சாதகமானவை.
ஏட்ரியல் ஃபைப்ரிலேஷனின் பராக்ஸிஸ்மல் வடிவம். டச்சிசிஸ்டாலிக் விருப்பம்
பொதுவாக கண்டறியப்பட்ட இதய வியாதிகளில் ஒன்று ஏட்ரியல் ஃபைப்ரிலேஷனின் பராக்ஸிஸ்மல் வடிவம். ஒரு சாதாரண நிலையில், இதயம் நிமிடத்திற்கு எழுபது முறை துடிக்கிறது. அதன் சுருக்கச் செயல்பாட்டின் மீறல் சுருக்கங்களின் அதிர்வெண்ணில் மாற்றத்திற்கு வழிவகுக்கிறது, இது 800 ஐ எட்டக்கூடும். பராக்ஸிஸ்மல் அரித்மியா இரத்த ஓட்டத்தில் தோல்வியுற்றது. மயோசைட்டுகள் குழப்பமாக சுருங்குகின்றன, சைனஸ் முனை செயல்படாது, இரண்டு வென்ட்ரிக்கிள்கள் மட்டுமே செயல்படுகின்றன என்பதில் இதன் ஆபத்து உள்ளது. பராக்ஸிசம் என்பது அடிக்கடி மீண்டும் மீண்டும் வரும் வலிப்புத்தாக்கங்கள் அல்லது வலிப்புத்தாக்கங்களைக் குறிக்கிறது. சிறப்பியல்பு அறிகுறி அதிகரித்த இதய துடிப்பு மற்றும் சரியான இதய துடிப்புடன் கூடிய திடீர் டாக்ரிக்கார்டியா ஆகும். 60 வினாடிகளில் சுருக்கங்களின் அதிர்வெண் 90 ஐத் தாண்டினால், இது ஏட்ரியல் ஃபைப்ரிலேஷனின் பராக்ஸிஸ்மல் வடிவத்தின் டாக்ஸிஸ்டாலிக் மாறுபாடாகும். 60 க்கும் குறைவானது பிராடிஸ்டோலிக், மற்றும் இடைநிலை விருப்பம் நார்மோசிஸ்டாலிக் ஆகும். தாக்குதல் சில நிமிடங்கள் முதல் ஏழு நாட்கள் வரை நீடிக்கும், அது திடீரென்று வந்து நின்றுவிடுகிறது. பின்வரும் வகையான சுருக்கங்கள் வேறுபடுகின்றன:
- ஒளிரும் - நிமிடத்திற்கு இதயத் துடிப்புகளின் எண்ணிக்கை - 300 க்கும் மேற்பட்டது;
- படபடப்பு - அதிகபட்சம் 200.
இந்த வகை ஃபைப்ரிலேஷன் பின்வரும் அறிகுறிகளால் அடையாளம் காணப்படலாம்:
- நடுக்கம்;
- வலுவான இதய துடிப்பு;
- மூச்சுத் திணறல்;
- அதிகரித்த வியர்வை;
- கைகால்கள் குளிர்ச்சியாகின்றன;
- பலவீனம்;
- பீதி தாக்குதல்கள்;
- தலைச்சுற்றல்;
- மயக்கம் நிலை.

இருப்பினும், சில நபர்கள் தாக்குதலைக் கவனிக்கவில்லை, மேலும் பராக்ஸிஸ்மல் ஏட்ரியல் ஃபைப்ரிலேஷனின் பிராடிஸ்டோலிக் அல்லது டாக்ஸிஸ்டாலிக் வடிவம் பரிசோதனைக் காலத்தில் கண்டறியப்படுகிறது, அதாவது ஒரு மருத்துவ நிறுவனத்தில் மருத்துவரின் நியமனத்தில். சைனஸ் ரிதம் இயல்பு நிலைக்கு திரும்பும்போது, \u200b\u200bஅரித்மியாவின் அனைத்து அறிகுறிகளும் மறைந்துவிடும். ஒரு தாக்குதலுக்குப் பிறகு, ஒரு நபர் பாலியூரியாவை உருவாக்கி குடல் பெரிஸ்டால்சிஸை அதிகரிக்கிறார். நோயை சீக்கிரம் நிறுத்த வேண்டியது அவசியம், மேலும் தாக்குதல் தொடங்கிய இரண்டு நாட்களுக்குள். தொடர்ச்சியான ஃபைப்ரிலேஷன் மூலம், மருந்து சிகிச்சை பரிந்துரைக்கப்படுகிறது, இது பெருமூளை விபத்து தடுக்க உதவும். ஏட்ரியல் சுவர்களின் ஒழுங்கற்ற சுருக்கம் காரணமாக, இரத்தம் அதிக வேகத்தில் நகர்கிறது. இதன் விளைவாக, ஒரு இரத்த உறைவு ஏட்ரியல் சுவரை எளிதில் ஒட்டிக்கொண்டு த்ரோம்போசிஸை ஏற்படுத்தும், இது பக்கவாதத்திற்கு வழிவகுக்கிறது. ஏட்ரியல் ஃபைப்ரிலேஷனின் பராக்ஸிஸின் டாக்கிசிஸ்டாலிக் வடிவம் நிரந்தரமாக மறுபிறவி எடுத்தால், இதய செயலிழப்புக்கு பெரும் ஆபத்து உள்ளது.
ஏட்ரியல் ஃபைப்ரிலேஷன் நோயறிதல்
பரிசோதனையில், நோயாளி வெளிப்படுத்துகிறார்:
- நாசோலாபியல் மடிப்புக்கு அருகில் சயனோசிஸ்;
- வெளிறிய தோல்;
- உணர்ச்சி.
இந்த வியாதிக்கான ஈ.சி.ஜி முதன்முதலில் 1906 இல் பதிவு செய்யப்பட்டது, மேலும் 1930 இல் விரிவாக விவரிக்கப்பட்டது. ஈ.சி.ஜி இல், டாக்ஸிஸ்டாலிக் வடிவத்தின் ஏட்ரியல் ஃபைப்ரிலேஷன் பின்வருமாறு தெரிகிறது:
- பி அலை இல்லை - இதன் பொருள் சைனஸ் ரிதம் இல்லை;
- வெவ்வேறு உயரங்கள் மற்றும் வடிவங்களின் எஃப் அலைகள் உள்ளன;
- ஆர்-பி இடைவெளிகள் கால அளவு வேறுபடுகின்றன;
- எஸ்-டி பிரிவு மற்றும் டி அலை மாற்றப்படலாம்.
கூடுதல் கண்டறியும் முறைகள்:
- உயிர்வேதியியல் மற்றும் பொது இரத்த பரிசோதனை;
- எக்ஸ்ரே;
- டிரான்சோஃபேஜியல் ஆய்வு;
- echocardioscopy.

நடைமுறையில், நோயாளியின் புகார்கள், அவரது நேர்காணல், வெளிப்புற பரிசோதனை மற்றும் ஈ.சி.ஜி ஆகியவற்றின் அடிப்படையில் "ஏட்ரியல் ஃபைப்ரிலேஷன், டாக்ஸிஸ்டாலிக் வடிவம்" என்ற நோயறிதல் செய்யப்படுகிறது.
ஏட்ரியல் ஃபைப்ரிலேஷன் காரணங்கள்
ஏட்ரியல் ஃபைப்ரிலேஷனை ஏற்படுத்திய இருதய மற்றும் பிற காரணிகள் உள்ளன. முதலாவது:
- இதயத்தில் நியோபிளாம்கள்;
- உயர் இரத்த அழுத்தம்;
- மாரடைப்பு;
- இதய குறைபாடுகள்;
- கார்டியோஸ்கிளிரோசிஸ்;
- கார்டியோமயோபதி;
- மயோர்கார்டிடிஸ்;
- இதயத்தின் இஸ்கெமியா;
- இதய செயலிழப்பு;
- இதய அறுவை சிகிச்சையின் விளைவுகள். சுவடு கூறுகளின் (மெக்னீசியம், கால்சியம், சோடியம் மற்றும் பொட்டாசியம்) சமநிலையின் உறுப்பின் தசை திசுக்களில் மீறலின் விளைவாக அரித்மியா உருவாகிறது, அத்துடன் சீம்களின் பகுதியில் ஒரு அழற்சி செயல்முறை ஏற்படுகிறது. சிகிச்சையின் பின்னர் அது முற்றிலும் மறைந்துவிடும்.
ஒரு நபரில் பல நோய்க்குறியியல் இருப்பது, எடுத்துக்காட்டாக, உயர் இரத்த அழுத்தம் மற்றும் ஆஞ்சினா பெக்டோரிஸ், ரிதம் தொந்தரவுகளின் அபாயத்தை அதிகரிக்கிறது. முதிர்ச்சியடைந்த மற்றும் வயதான நபர்களில், ஏட்ரியல் ஃபைப்ரிலேஷனின் டாக்கிசிஸ்டாலிக் வடிவத்தின் காரணம் உயர் இரத்த அழுத்தத்துடன் அல்லது இல்லாமல் கரோனரி தமனி நோய் ஆகும்.
பிற காரணிகள்:
- தைரோடாக்சிகோசிஸ்:
- நீரிழிவு நோய்;
- மரபணு மாற்றங்கள்;
- உடல் பருமன்;
- ஹைபோகாலேமியா;
- சிறுநீரக நோய்;
- நாள்பட்ட தடுப்பு நுரையீரல் நோயியல்;
- தாவர டிஸ்டோனியா;
- மது பானங்களுடன் விஷம்;
- புகைத்தல்;
- மின் காயம்;
- சில மருந்துகளின் பக்க விளைவுகள்.
எக்ஸ்ட்ரா கார்டியாக் காரணிகள் இளம் வயதிலேயே ஏட்ரியல் ஃபைப்ரிலேஷனைத் தூண்டுகின்றன, மற்றும் இதய நோய் - வயதானவர்களில்.

அறியப்படாத காரணங்களுக்காக மருத்துவ நடைமுறையில் ஏட்ரியல் ஃபைப்ரிலேஷன் ஏற்படுகிறது - ஐடியோபதிக் ரிதம் தொந்தரவு.
ஏட்ரியல் ஃபைப்ரிலேஷனின் மருத்துவ வெளிப்பாடுகள்
டாக்கிசிஸ்டாலிக் ஏ.எஃப் இல் அறிகுறிகள் இல்லாமல் இருக்கலாம், மேலும் நோயியல் இதய அல்ட்ராசவுண்ட் அல்லது ஈ.சி.ஜி மூலம் மட்டுமே கண்டறிய முடியும். இருப்பினும், கடுமையான அறிகுறிகளின் வளர்ச்சியும் சாத்தியமாகும், தனிநபரின் நிலையற்ற மனோநிலை நிலை அத்தகைய சந்தர்ப்பங்களில் ஒரு ஆத்திரமூட்டியாக செயல்படுகிறது. அடிப்படையில், ரிதம் இடையூறின் முதல் வெளிப்பாடு எதிர்பாராத தாக்குதல் (பராக்ஸிஸம்) வடிவத்தில் உள்ளது. பின்னர், தாக்குதல்கள் அடிக்கடி நிகழ்கின்றன மற்றும் நிரந்தர அல்லது தொடர்ச்சியான ஃபைப்ரிலேஷனுக்கு வழிவகுக்கும். சிலருக்கு வாழ்நாள் முழுவதும் குறுகிய தாக்குதல்கள் உள்ளன, அவை நாள்பட்டதாக மாறாது. தாக்குதலின் ஆரம்பத்தில், மார்பில் ஒரு உள், மாறாக கூர்மையான உந்துதல் உள்ளது. பின்னர் பின்வரும் அறிகுறிகள் தோன்றும்:
- மரண பயம்;
- மூச்சுத் திணறல்;
- நெஞ்சு வலி;
- குளிர்;
- கைகால்கள் மற்றும் உடலின் நடுக்கம்;
- டிஸ்ப்னியா;
- துடிப்பு நிலையற்றது, அதன் வேகம் மாறுகிறது;
- குளிர் வியர்வை வெளியிடப்படுகிறது;
- அழுத்தம் சொட்டுகள்;
- தோலின் வலி;
- பாலியூரியா;
- செரிமானத்தின் சீர்குலைவு.
நரம்பியல் அறிகுறிகளின் வெளிப்பாடு சாத்தியம்:
- உணர்திறன் இழப்பு;
- முடக்கம்;
- கோமா;
- பரேசிஸ்.
ஒரு தாள இடையூறு த்ரோம்பஸ் உருவாவதைத் தூண்டினால் அத்தகைய மருத்துவ படம் உள்ளது.
ஒரு நபருக்கு நாள் முடிவில் அரித்மியாவின் நிலையான வடிவத்துடன் எடிமா உள்ளது.
ஏட்ரியல் ஃபைப்ரிலேஷனின் டாக்கிசிஸ்டாலிக் வடிவத்தின் சில அம்சங்கள்
இதய அறைகளின் அடிக்கடி மற்றும் குழப்பமான வேலைகளுடன் ஒரு ரிதம் கோளாறு டச்சீசிஸ்டாலிக் ஏட்ரியல் ஃபைப்ரிலேஷன் என்று அழைக்கப்படுகிறது. இத்தகைய உற்சாகத்தின் மூலமானது அட்ரியாவில் அமைந்துள்ள மயோபிப்ரில்கள் (மின் தூண்டுதல்களின் எக்டோபிக் ஃபோசி) ஆகும், அவை நிமிடத்திற்கு 700 சுருக்கங்களை உருவாக்குகின்றன. இந்த வழக்கில், அதே காலகட்டத்தில் வென்ட்ரிக்கிள்கள் 90 க்கும் மேற்பட்ட உந்துதல்களை உருவாக்குகின்றன. அறிகுறிகள் ஏட்ரியல் ஃபைப்ரிலேஷனின் வழக்கமான படத்திற்கு ஒத்தவை:
- கன வியர்வை;
- நடுக்கம்;
- மார்பு பகுதியில் அச om கரியம்;
- பீதி தாக்குதல்கள்;
- டிஸ்ப்னியா;
- தலைச்சுற்றல்;
- பலவீனம்;
- கழுத்தில் துடிக்கும் நரம்புகள்.
ஏட்ரியல் ஃபைப்ரிலேஷனின் டாக்கிசிஸ்டாலிக் வடிவத்தின் ஒரு தனிச்சிறப்பு துடிப்பு துரிதப்படுத்தப்பட்ட இதய துடிப்புடன் துடிப்பு தோல்வியாக கருதப்படுகிறது, இது வழிவகுக்கிறது:
- மினுமினுப்பு, இந்த காரணத்தால் அத்தகைய இதய துடிப்பு ஏற்பட்டால், சுருக்கங்களின் எண்ணிக்கை 350-700;
- ஏட்ரியல் படபடப்பு. நிமிடத்திற்கு 200-400 சுருக்கங்கள் உள்ளன. இந்த வழக்கில், சரியான ஏட்ரியல் ரிதம் பாதுகாக்கப்பட்டு வென்ட்ரிக்கிள்களுக்கு பரவுகிறது.
ஏட்ரியல் ஃபைப்ரிலேஷன் தாக்குதல்களின் நிவாரணத்திற்கான முரண்பாடுகள்
- டச்சி-பிராடிஸ்டோலிக் நோய்க்குறி.
- ஏட்ரியல் ஃபைப்ரிலேஷனின் தொடர்ச்சியான தாக்குதல்கள், இதில் எலக்ட்ரோ கார்டியோவர்ஷன் அல்லது ஆன்டிஆரித்மிக் மருந்துகளை ஒரு நரம்புக்குள் அறிமுகப்படுத்துதல் குறிக்கப்படுகிறது. அத்தகைய நோயாளிகளில் ஒரு சைனஸ் தாளத்தை நீண்ட காலத்திற்கு பராமரிக்க இயலாது என்ற காரணத்தால், அரித்மியா தாக்குதலை நிறுத்துவது பொருத்தமற்றது.
- நாள்பட்ட வடிவத்தில் கடுமையான இதய செயலிழப்பு மற்றும் இடது வென்ட்ரிக்கிளில் அதிகரிப்பு காணப்படுகிறது.
- ஒரு நிபந்தனையற்ற முரண்பாடு என்பது த்ரோம்போம்போலிசத்தின் வரலாறு மற்றும் அட்ரியாவில் ஒரு த்ரோம்பஸ் இருப்பது.
சிக்கல்கள்
ஏட்ரியல் ஃபைப்ரிலேஷன் ஒரு நீண்ட போக்கை விளைவுகளைத் தூண்டுகிறது:
- இதய செயலிழப்பு அறிகுறிகளுடன் கடுமையான கார்டியோமயோபதி, நாள்பட்ட ஏட்ரியல் ஃபைப்ரிலேஷனின் பின்னணியில் உருவாகிறது.
- த்ரோம்போம்போலிசம், இதன் காரணம் பயனற்ற ஏட்ரியல் சுருக்கங்களில் உள்ளது. இரத்தக் கட்டிகள் சிறுநீரகங்கள், நுரையீரல், மண்ணீரல், பெருமூளைக் குழாய்கள், முனைகளின் புறப் பாத்திரங்களில் இருக்கலாம்.
- ஹீமோடைனமிக்ஸின் மீறல், இதன் விளைவாக இதய செயலிழப்பு உருவாகிறது அல்லது முன்னேறுகிறது, தனிநபரின் வாழ்க்கைத் தரம் மற்றும் செயல்திறன் குறைகிறது.
வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் ஏற்படுவதால் ஏட்ரியல் ஃபைப்ரிலேஷன் கொண்ட நபர்களிடையே இறப்பு விகிதத்தில் அதிக சதவீதம். ஏட்ரியல் படபடப்பின் டாக்கிசிஸ்டாலிக் வடிவம் குறிப்பாக ஆபத்தானது, எனவே மருந்துகள் மற்றும் பிற தடுப்பு நடவடிக்கைகளை எடுப்பது குறித்து நிபுணர்களின் ஆலோசனையைப் பின்பற்றுவது நல்லது. விரிவான நடவடிக்கைகள் புதிய தாக்குதல்களைத் தடுக்க உதவும், நோயை நாள்பட்ட வடிவமாக மாற்றுவதை மெதுவாக்கும், இதில் கடுமையான விளைவுகளுக்கு அதிக ஆபத்து உள்ளது.
ஒரு மருத்துவமனையில் சிகிச்சை பெறும் நோயாளிகளுக்கு மருத்துவ ஆவணங்களை பதிவு செய்தல்
ஒரு மருத்துவமனையில் சிகிச்சை பெறும் ஒரு நோயாளிக்கு, மருத்துவ ஆவணங்கள் நிரப்பப்படுகின்றன, அதில் அவரது உடல்நிலை குறித்த அனைத்து தகவல்களும் உள்ளிடப்படுகின்றன, எடுத்துக்காட்டாக, ஒரு மருத்துவ வரலாறு. "ஏட்ரியல் ஃபைப்ரிலேஷன், டாக்ஸிஸ்டாலிக் வடிவம்" என்பது முக்கிய நோயறிதலாகும், அதன்பிறகு அதனுடன் வரும் சிக்கல்கள். கூடுதலாக, மருத்துவ வரலாற்றில் பின்வரும் தரவு உள்ளிடப்பட்டுள்ளது:
- முழு பெயர்.;
- வேலை செய்யும் இடம்;
- வயது;
- சுகாதார நிறுவனத்தில் சேர்க்கப்பட்ட தேதி;
- புகார்கள்;
- மருத்துவ வரலாறு;
- வாழ்க்கையின் anamnesis;
- நோயாளியின் நிலை (உறுப்புகளால் விவரிக்கப்படுகிறது);
- ஆராய்ச்சி முடிவுகள்;
- வேறுபட்ட மற்றும் மருத்துவ நோயறிதல்;
- அடிப்படை நோயின் நோயியல் மற்றும் நோய்க்கிருமி உருவாக்கம்;
- சிகிச்சை;
- தடுப்பு;
- முன்னறிவிப்பு;
- காவியம்;
- பரிந்துரைகள்.
வழக்கு வரலாறு திட்டவட்டமாகத் தெரிகிறது.
ஏட்ரியல் ஃபைப்ரிலேஷனின் காரணங்கள் மற்றும் மருத்துவ படம் எதுவாக இருந்தாலும், நீங்கள் கண்டிப்பாக:
- மறுபயன்பாடுகளைத் தடு;
- சாதாரண சைனஸ் தாளத்தை பராமரிக்கவும்;
- சுருக்கங்களின் அதிர்வெண்ணைக் கட்டுப்படுத்துதல்;
- சிக்கல்களின் வளர்ச்சியைத் தடுக்கவும்.
இதற்காக, கலந்துகொண்ட மருத்துவரின் மேற்பார்வையின் கீழ் நிலையான மருந்துகள் காட்டப்படுகின்றன. இரண்டாம் நிலை தடுப்பு என்பது மது பானங்கள், புகைபிடித்தல், அதிகப்படியான செயல்பாடு, மன மற்றும் உடல் ரீதியான நிராகரிப்பைக் குறிக்கிறது. நோயின் முன்கணிப்பு ஏட்ரியல் ஃபைப்ரிலேஷனின் டாக்ஸிஸ்டாலிக் வடிவத்தை ஏற்படுத்திய காரணத்தையும் அதன் விளைவுகளையும் சார்ந்துள்ளது. வாழ்க்கைத் தரத்தை மேம்படுத்த ஒரு அனுபவமிக்க நிபுணரின் சரியான நேரத்தில் உதவி தேவைப்படுகிறது. நிலையான ஃபைப்ரிலேஷன் மூலம், தேவையான மருந்துகளை எடுத்துக்கொள்வது மட்டுமல்லாமல், வழக்கமான செயல்பாடுகளை மாற்றவும் பரிந்துரைக்கப்படுகிறது. ஒரு ஒருங்கிணைந்த அணுகுமுறை மட்டுமே வாழ்க்கைத் தரத்தை மேம்படுத்துவதோடு சிக்கல்களின் தோற்றத்தை தாமதப்படுத்தும் அல்லது அகற்றும். இதற்கு இது தேவைப்படுகிறது:
- கொழுப்பு நிறைந்த உணவுகளை மறுக்கவும். உங்கள் அன்றாட உணவில் பொட்டாசியம் மற்றும் மெக்னீசியம் நிறைந்த உணவுகளைச் சேர்க்கவும். காய்கறிகள், தானியங்கள், பழங்கள் அதிகம் சாப்பிடுங்கள்.
- உடல் செயல்பாடு மென்மையாக இருக்க வேண்டும்.
- உங்கள் இதயத் துடிப்பை தவறாமல் கண்காணிக்கவும். முதல் விரும்பத்தகாத அல்லது ஆபத்தான அறிகுறிகளில், மருத்துவரை அணுகவும்.
- ஆல்கஹால் மற்றும் சிகரெட்டை முழுவதுமாக விட்டுவிடுங்கள்.
கூடுதலாக, ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவம் (டாக்ஸிஸ்டோலிக் வடிவம்) இருதயநோய் நிபுணருக்கு அடிக்கடி வருகை தருவதையும் வழக்கமான கருவி பரிசோதனைகளையும் குறிக்கிறது. ஏட்ரியல் ஃபைப்ரிலேஷன் மூலம், நிமிடம் மற்றும் சிஸ்டாலிக் இரத்த அளவு இரண்டும் குறைகிறது என்பதை நோயாளிகள் அறிந்து கொள்ள வேண்டும், இது புற சுழற்சியின் தோல்விக்கு மேலும் வழிவகுக்கிறது. இந்த நிலைமை ஒரு ஆத்திரமூட்டும் காரணியாக செயல்படுகிறது மற்றும் முக்கிய உறுப்பு அதன் வேலையைச் சமாளிக்கவில்லை மற்றும் உறுப்புகள் ஊட்டச்சத்துக்கள் மற்றும் ஆக்ஸிஜனின் பற்றாக்குறையை அனுபவிக்கத் தொடங்குகின்றன, வேறுவிதமாகக் கூறினால், இதய செயலிழப்பு ஏற்படுகிறது.
இது சாத்தியமான இதய அரித்மியாக்களில் ஒன்றாகும், மேலும் ஃபைப்ரிலேஷன் என்பது மிகவும் பொதுவான கோளாறு ஆகும். ஒரு விதியாக, இதயத்தின் இயல்பான செயல்பாட்டில் ஏற்படும் மாற்றங்கள், விவாதிக்கப்படும், சிக்கல்களாக நிகழ்கின்றன ஓட்டத்தடை இதய நோய் ().
இருப்பினும், இஸ்கிமிக் இதய நோய், இது முக்கியமானது என்றாலும், ஏட்ரியல் ஃபைப்ரிலேஷனுக்கு வழிவகுக்கும் ஒரே காரணத்திலிருந்து வெகு தொலைவில் உள்ளது. அவை தைராய்டு சுரப்பியின் அதிகரித்த செயல்பாட்டையும் சேர்க்கலாம், இது சிறப்பியல்பு நோய்களின் பின்னணிக்கு எதிராகவும் நிகழ்கிறது.
மருத்துவத்தில், ஏட்ரியல் ஃபைப்ரிலேஷன் இரண்டு வடிவங்களில் வேறுபடுகிறது: மாறிலி (என்றும் அழைக்கப்படுகிறது நாள்பட்ட ) மற்றும் தற்காலிகமானது (என்றும் அழைக்கப்படுகிறது பராக்ஸிஸ்மல் ).
ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகளைப் பற்றி சுருக்கமாகப் பேசும்போது, \u200b\u200bஅவற்றின் ஒற்றுமையை நாம் கவனிக்கலாம். நோயாளி இதய தாளத்தில் அவ்வப்போது குறுக்கீடுகளை உணர்கிறார், அவ்வப்போது ஒரு மயக்கம் அல்லது மயக்கம் நிலை இருக்கலாம், இது கண்களில் கருமையோடு இருக்கும். இது சம்பந்தமாக, ஃபைப்ரிலேஷனின் ஒத்த பெயர் ஏட்ரியல் குறு நடுக்கம் .
இந்த நோய் கரோனரி தமனி நோயின் சிக்கலாக இருந்தாலும், இது உடலுக்கு எதிர்மறையான விளைவுகளையும் பிற நோய்களையும் ஏற்படுத்தும். மிகவும் அடிக்கடி ஏற்படும் விளைவுகள் எழும்.
தமனிகளில் இரத்த உறைவு ஏற்படுவது துல்லியமாக இதய தாளத்தின் மாற்றங்களுக்கு பங்களிக்கிறது. இதன் விளைவாக, இரத்தத்தில் கட்டிகள் தோன்றலாம் - இரத்த உறைவு, இது உடனடியாக ஏட்ரியத்தில் முடிகிறது. அங்கு, உள் சுவருடன் ஒட்டிக்கொண்டு, அவை உருவாகின்றன.
இவை அனைத்தும் நோயை ஒருபோதும் தொடங்கக்கூடாது என்றும், மருத்துவரின் பரிந்துரைகளை கண்டிப்பாக பின்பற்ற வேண்டும் என்றும் கூறுகின்றன. ஏட்ரியல் ஃபைப்ரிலேஷன் நோயறிதல் சரியான நேரத்தில் மேற்கொள்ளப்பட்டால், நோயாளி பொருத்தமான மருந்துகளை எடுத்துக்கொள்வதற்கான நடைமுறையைப் பின்பற்றினால், த்ரோம்போசிஸ் ஆபத்து மற்றும் பிற சிக்கல்கள் கணிசமாகக் குறைக்கப்படுகின்றன என்பது நிரூபிக்கப்பட்டுள்ளது.
ஏட்ரியல் ஃபைப்ரிலேஷன் வெளிப்பாடு
நாம் ஏற்கனவே குறிப்பிட்டுள்ளபடி, இதய தாள இடையூறுகளில் ஏட்ரியல் ஃபைப்ரிலேஷன் ஒன்றாகும். ஒரு சாதாரண நிலையில், மனித உடலின் இந்த முக்கிய உறுப்பு உயர் துல்லியமான பொறிமுறையாக செயல்படுகிறது, இதன் ஒவ்வொரு பகுதியும் ஒருவருக்கொருவர் ஒருங்கிணைக்கப்படுகின்றன. விவரிக்கப்பட்ட நோயின் விஷயத்தில், ஏட்ரியல் சுருக்கங்கள் கணிசமாக அதிகரிக்கலாம், நிமிடத்திற்கு அறுநூறு சுருக்கங்கள் வரை.
அதே அதிர்வெண் கடத்தப்பட்டால் வென்ட்ரிக்கிள்ஸ் நோய் அதை விட தீவிரமாக இருக்கும். இருப்பினும், ஏட்ரியா மற்றும் வென்ட்ரிக்கிள்களின் ஒருங்கிணைப்பு இல்லாத போதிலும், 200 தூண்டுதல்கள் / நிமிடத்திற்கு ஒரு அதிர்வெண் மட்டுமே அவற்றை அடைய முடியும். அட்ரியோவென்ட்ரிகுலர் கணு அதிக சுருக்கங்களை உருவாக்க முடியாது என்பதும், உண்மையில், அதிக அதிர்வெண் வடிப்பானாக செயல்படுவதும் இதற்குக் காரணம். இயற்கையாகவே, இந்த விஷயத்தில் சைனஸ் முனை தாளத்தை "சரிப்படுத்தும்" அதன் செயல்பாட்டை இனி பூர்த்தி செய்யாது.
ஏட்ரியல் ஃபைப்ரிலேஷன் இரண்டு வடிவங்களில் உள்ளது என்று நாங்கள் கூறினோம். தற்காலிக வடிவம் பல மணிநேரம் என்றால், இரத்த உறைவுக்கான ஆபத்து ஒப்பீட்டளவில் சிறியது. ஃபைப்ரிலேஷன் காலம் பல நாட்கள் இருக்கும்போது வழக்குகளைப் பற்றி இதைச் சொல்ல முடியாது. இந்த வழக்கில், பக்கவாதம் ஏற்படும் ஆபத்து கணிசமாக அதிகரிக்கிறது. காலப்போக்கில், பராக்ஸிஸ்மல் வடிவம் நிரந்தரமாக மாறக்கூடும், பின்னர் பக்கவாதம் ஏற்படும் அபாயத்தில் சாத்தியமான வளர்ச்சி சேர்க்கப்படுகிறது இதய செயலிழப்பு .
ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகள்
ஏட்ரியல் ஃபைப்ரிலேஷனின் முக்கிய அறிகுறிகள் அனைத்தும் அதிகரித்த இதய துடிப்புடன் தொடர்புடையவை. இயற்கையாகவே, இதயத் துடிப்பை திடீரென்று தெளிவாக உணரும், பலவீனமாக உணரும் ஒரு நபருக்கு இத்தகைய அதிர்வெண் கவனிக்கப்படாது. தாளத்தின் மீறல் வழிவகுக்கிறது ஆக்ஸிஜன் பற்றாக்குறை எனவே, நோயாளி பெரும்பாலும் உணர்கிறார். விவரிக்கப்பட்ட அம்சங்களையும் சேர்க்கலாம் நெஞ்சு வலி .
ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகள் கால அளவு மாறுபடும். அவை வழக்கமாக தாக்குதல்களின் அதே நேரத்தில் தோன்றும் மற்றும் மறைந்துவிடும். அதாவது, இது ஒரு சில வினாடிகளில் இருந்து பல மணி நேரம் வரை, ஒரு நாள் வரை ஆகலாம் (இந்த நேரத்தில், வெளிப்பாட்டின் அளவு மாறுபடும்).
முதல் ஜோடிகளில், எந்த மருந்துகளையும் பயன்படுத்தாமல் கூட, ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகள் குறுகிய காலத்தில் மறைந்துவிடும். ஆனால் இதுபோன்ற தாக்குதல்கள் ஒருபோதும் தனியாக வருவதில்லை என்பதை நீங்கள் புரிந்து கொள்ள வேண்டும். முதல், குறுகிய, தாக்குதல் அடுத்ததைத் தொடர்ந்து வரும். எனவே, முதல் அறிகுறிகள் தோன்றும்போது, \u200b\u200bநீங்கள் ஒரு நிபுணரிடம் சிகிச்சை பெற வேண்டும்.
ஏட்ரியல் ஃபைப்ரிலேஷனுக்கான ஆபத்து குழு
அபாயத்தை கணிசமாக அதிகரிக்கும் பல முக்கிய காரணிகளை விஞ்ஞானிகள் அடையாளம் காண முடிந்தது ஏட்ரியல் குறு நடுக்கம் ... வயது, இதய நோய், சில நாட்பட்ட நோய்கள் மற்றும் ஆல்கஹால் ஆகியவை இதில் அடங்கும். அடுத்து, ஒவ்வொரு காரணிகளின் விளைவையும் தனித்தனியாக விளக்குவோம்.
உங்களுக்குத் தெரியும், வளர்ந்து வரும் ஒரு நபரின் சில உறுப்புகளில் ஏற்படும் மாற்றங்கள் முதுமையின் சில வெளிப்பாடுகள். இதே போன்ற மாற்றங்கள் ஏட்ரியாவை பாதிக்கின்றன, இது வயதானவர்களுக்கு ஆபத்தை ஏற்படுத்துகிறது.
இதய குறைபாடுகள் இந்த உறுப்பின் பிற கரிம நோய்களும் அதன் வேலையின் தாளத்தில் தொந்தரவுகள் ஏற்பட வாய்ப்புள்ளது. மேலும், இது ஏற்கனவே மாற்றப்பட்ட நோய்களுக்கும் பொருந்தும், அவை அறுவை சிகிச்சையின் காரணமாக குணப்படுத்தப்பட்டுள்ளன.
இறுதியாக, ஆல்கஹால் துஷ்பிரயோகம் செய்பவர்களுக்கு ஏட்ரியல் ஃபைப்ரிலேஷன் அடிக்கடி நிகழ்கிறது. ஆல்கஹால் போதைப்பொருளின் போது, \u200b\u200bஒட்டுமொத்தமாக உடலின் வேலையின் தன்மை மற்றும் அதன் தனிப்பட்ட உறுப்புகள் இயல்பிலிருந்து கணிசமாக வேறுபடுகின்றன. எனவே, அடிக்கடி குடிப்பது ஆபத்து குழுவுக்கு ஒரு நேரடி பாதையாகும்.
ஏட்ரியல் ஃபைப்ரிலேஷன் நோயறிதல்
 ஒரு நோயைக் கண்டறிய இரண்டு முக்கிய முறைகள் உள்ளன: ஈ.சி.ஜி.
மற்றும் ஹோல்டர் கண்காணிப்பு
... எலக்ட்ரோ கார்டியோகிராமின் விளக்கத்தில் நாங்கள் குடியிருக்க மாட்டோம், ஏனெனில் இது நன்கு அறியப்பட்ட நோயறிதல் செயல்முறை ஆகும், ஆனால் இந்த கட்டுரையில் சுருக்கமாக ஹோல்டர் கண்காணிப்பு பற்றி நாங்கள் உங்களுக்கு கூறுவோம்.
ஒரு நோயைக் கண்டறிய இரண்டு முக்கிய முறைகள் உள்ளன: ஈ.சி.ஜி.
மற்றும் ஹோல்டர் கண்காணிப்பு
... எலக்ட்ரோ கார்டியோகிராமின் விளக்கத்தில் நாங்கள் குடியிருக்க மாட்டோம், ஏனெனில் இது நன்கு அறியப்பட்ட நோயறிதல் செயல்முறை ஆகும், ஆனால் இந்த கட்டுரையில் சுருக்கமாக ஹோல்டர் கண்காணிப்பு பற்றி நாங்கள் உங்களுக்கு கூறுவோம்.
இந்த சொல் ஒன்று அல்லது பல நாட்களில் இதய தாளத்தின் தொடர்ச்சியான பதிவு என்று பொருள். இதன் விளைவாக, நோயாளியின் இதய நிலை குறித்த முழுமையான படம் மருத்துவர் கையில் உள்ளது, இது சரியான நோயறிதலை சரியான நேரத்தில் மற்றும் துல்லியமாக செய்ய உதவுகிறது.
ஹோல்டர் கண்காணிப்பின் வகைகளில் ஒன்று பதிவுசெய்தல் paroxysms நிகழ்நிலை. இது ஒரு சிறப்பு சாதனத்தைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது, இது ஆய்வின் முழு காலத்திற்கும் நோயாளியுடன் இணைக்கப்பட்டுள்ளது. நோயாளியின் இதய தாளம் தொந்தரவு செய்யப்பட்டவுடன் (தாக்குதல் தொடங்குகிறது), சாதனம் தொலைபேசி இணைப்பு வழியாக ஈ.சி.ஜி சிக்னல்களை அனுப்பும். இந்த ஆராய்ச்சி முறை நோயாளியை வழக்கமான விவகாரங்களிலிருந்து திசைதிருப்ப அனுமதிக்காது, எனவே ஏட்ரியல் ஃபைப்ரிலேஷன் போன்ற நோயறிதல் ஒவ்வொரு நாளும் மிகவும் பிரபலமாகி வருகிறது.
ஏட்ரியல் ஃபைப்ரிலேஷன் சிகிச்சை
நோய்க்கு சிகிச்சையளிக்கும் முறை அதன் வடிவத்தைப் பொறுத்தது. ஒரு தற்காலிக வடிவத்துடன், வலிப்புத்தாக்கங்கள் நிறுத்தப்படுகின்றன, ஒரு நிலையான வடிவத்துடன், வழக்கமான மருந்துகள் எடுக்கப்படுகின்றன.
கப்பிங் இது ஏட்ரியல் ஃபைப்ரிலேஷனுக்கான சிகிச்சையாகும், இது பயனுள்ள மருந்துகளின் செல்வாக்கின் கீழ் தாக்குதலை நிறுத்துவதைக் கொண்டுள்ளது. இதில் அடங்கும் குயினிடின் ... அவற்றை நீங்கள் ஒருபோதும் சொந்தமாக எடுக்கத் தொடங்கக்கூடாது என்பதை நினைவில் கொள்க. மேலும், ஒரு மருத்துவரின் பரிந்துரை போதுமானதாக இருக்காது, புரோகினமைடு அல்லது குயினிடின் நிர்வாகத்தின் போது ஒரு நிபுணர் அருகில் இருக்க வேண்டும், மேலும் இதயத்தை கண்காணிக்க தொடர்ச்சியான கார்டியோகிராம் எடுக்கப்படுகிறது.
குறிப்பிடப்பட்ட மருந்துகளுக்கு மாற்றாக இருக்கலாம். ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகளை நீக்கலாம் மற்றும் / அல்லது நிவாரணம் செய்யலாம். அவை சிகிச்சைக்கு போதுமானதாக இல்லை என்றாலும், நோயாளியின் நிலை கணிசமாக குறைக்கப்படுகிறது.
மருந்துகளுக்கு மேலதிகமாக, ஒரு சிறப்பு கப்பிங் முறையும் அழைக்கப்படுகிறது மின் கார்டியோவர்ஷன் ... அவதானிப்புகளின்படி, இந்த முறையின் செயல்திறன் 90% வரை இருக்கலாம். மின்சார இருதய பரவலின் பரவலான பயன்பாடு தேவைக்கு இடையூறாக உள்ளது பொது எனவே, நோயாளியின் உயிருக்கு அச்சுறுத்தல் இருக்கும்போது, \u200b\u200bஅல்லது பிற முறைகள் தங்களைத் தீர்த்துக் கொள்ளும் போது, \u200b\u200bஇது குறிப்பாக கடினமான சந்தர்ப்பங்களில் மட்டுமே பயன்படுத்தப்படுகிறது.
தாக்குதலுக்குப் பிறகு முதல் முறையாக மட்டுமே நிவாரணம் பயனுள்ளதாக இருக்கும் என்பதில் உங்கள் கவனத்தை ஈர்க்கிறோம். ஏற்கனவே இரண்டு நாட்களுக்குப் பிறகு, தொடர்ச்சியான தாக்குதலுடன், த்ரோம்போசிஸ் ஆபத்து மற்றும், இதன் விளைவாக, பக்கவாதம் அதிகரிக்கிறது. ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகள் நீண்ட காலமாக நீடித்தால், இரத்த உறைதலைக் குறைக்கும் மருந்துகளை உட்கொள்ளத் தொடங்குவது கட்டாயமாகும். பொதுவாக, மருத்துவர்கள் பரிந்துரைக்கின்றனர், இது விரைவான நேர்மறையான விளைவைக் கொண்டுள்ளது. நிவாரணம் வெற்றிகரமாக இருந்தால், மருந்து தொடர்ந்து 1 மாதம் வரை எடுத்துக் கொள்ளப்படுகிறது.
துரதிர்ஷ்டவசமாக, இந்த நேரத்தில் நோயிலிருந்து விடுபட முடியாவிட்டால், இந்த மருந்து அல்லது அதன் ஒப்புமைகள் உங்கள் வாழ்நாள் முழுவதும் உங்கள் துணையாக மாறும். நிவாரணம் வெற்றிகரமாக இருந்தால், அது மீண்டும் அரித்மியாவைத் தடுக்கும் மருந்துகளால் மாற்றப்படுகிறது. அது இருக்கலாம் cordaron மற்றவை.
நோய் தற்காலிகத்திலிருந்து நிரந்தர வடிவத்திற்கு மாறியிருந்தால், ஏட்ரியல் ஃபைப்ரிலேஷனுக்கு மேலும் சிகிச்சையளிப்பது இரண்டு குறிக்கோள்களைக் கொண்டிருக்க வேண்டும். முதலில், இதயம் ஒரு சாதாரண தாளத்தில் செயல்படுவதை உறுதி செய்வது அவசியம். இரண்டாவதாக, இரத்த உறைவைத் தடுக்க நீங்கள் எல்லாவற்றையும் செய்ய வேண்டும்.
இன்றும் இன்னொன்றும் மருந்துகளை உட்கொள்வதன் மூலம் வெற்றிகரமாக தீர்க்கப்படுகின்றன. உதாரணமாக, அது இருக்கலாம் டிகோக்சின் மற்றும் வார்ஃபரின் முறையே. சிகிச்சையின் போது, \u200b\u200bஇதயத்தின் வேலை மற்றும் நோயாளியின் இரத்தத்தின் நிலை தொடர்ந்து கண்காணிக்கப்படுகிறது.
நியாயமாக, ஏட்ரியல் ஃபைப்ரிலேஷனுக்கு ஒரு தீவிர சிகிச்சையும் உள்ளது என்பதை நாங்கள் கவனிக்கிறோம், இது இந்த நோயின் நோயாளியை நிரந்தரமாக விடுவிக்கும். இந்த முறை கதிரியக்க அதிர்வெண் நுரையீரல் நரம்பு தனிமை ... அறுவை சிகிச்சையின் சிறிய பரவலுக்கான காரணம், அதன் அதிக செலவு, இது சராசரி நோயாளிக்கு சாத்தியமில்லை, மற்றும் செயல்திறன், ஒவ்வொரு இரண்டாவது அல்லது மூன்றாவது நோயாளிக்கும் சிறிது நேரம் கழித்து மீண்டும் ஏட்ரியல் ஃபைப்ரிலேஷன் உள்ளது.
ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவம் ஒரு இதய நோயியல், ஒரு வகை. இந்த கோளாறு ஏட்ரியாவின் தசை நார்களின் குழப்பமான சுருக்கத்தால் வகைப்படுத்தப்படுகிறது. பெரும்பாலும், நோயியல் 40 வயதிற்குப் பிறகு உருவாகிறது, ஆனால் அது முன்னதாகவே ஏற்படலாம்.
நோயியலின் பொதுவான பண்புகள்
இதய நோய்களின் செல்வாக்கின் கீழ் ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவம் உருவாகிறது. இது மிகவும் எதிர்க்கும் இனம். அது ஏற்பட்டால், சைனஸ் தாளத்தை நீண்ட நேரம் இயல்பாக்குவது சாத்தியமில்லை. அத்தகைய நோயியலை உருவாக்கும் ஆபத்து வயதுக்கு ஏற்ப அதிகரிக்கிறது.
ஏட்ரியல் ஃபைப்ரிலேஷன் (ஏட்ரியல் ஃபைப்ரிலேஷன் என்றும் அழைக்கப்படுகிறது) ஒரு ஒழுங்கற்ற இதய துடிப்பு. தசை நார்களின் சீரற்ற சுருக்கத்தின் விளைவாக, ஏட்ரியாவின் உந்தி செயல்பாடு பாதிக்கப்படுகிறது, பின்னர் வென்ட்ரிக்கிள்ஸ் மற்றும் முழு இதயமும் ஒட்டுமொத்தமாக.
சாதாரண நிலைமைகளின் கீழ், சைனஸ் முனை இதய தசையின் சுருக்க விகிதத்தை தீர்மானிக்கிறது. இந்த எண்ணிக்கை நிமிடத்திற்கு சுமார் 60-80 வெட்டுக்கள். சில காரணங்களால் சைனஸ் முனை சரியாக செயல்படவில்லை என்றால், ஏட்ரியா 300 மடங்கு அல்லது அதற்கு மேற்பட்ட அதிர்வெண் கொண்ட தூண்டுதல்களை உருவாக்குகிறது. ஆனால் இத்தகைய நிலைமைகளின் கீழ், எல்லா தூண்டுதல்களும் வென்ட்ரிக்கிள்களுக்குள் நுழைவதில்லை.
இத்தகைய மீறல்கள் காரணமாக, வென்ட்ரிக்கிள்களால் அவற்றின் முக்கிய செயல்பாட்டைச் செய்ய முடியாது, இது இதய தசையின் உந்தி செயல்பாடுகளை குறைக்கிறது. தொந்தரவின் ஒரு அத்தியாயத்தின் காலம் 10 நாட்கள் என்றால் ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவம் பேசப்படுகிறது.
ஒரு சுயாதீனமான நிகழ்வாக, ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவம் நோயாளியின் உயிருக்கு ஆபத்தை ஏற்படுத்தாது, ஆனால் மூளையின் பாத்திரங்களில் இரத்த உறைவு வடிவத்தில் எதிர்மறையான விளைவுகளை ஏற்படுத்தும். இத்தகைய சிக்கல்கள் மனித ஆரோக்கியத்தையும் வாழ்க்கையையும் அச்சுறுத்துகின்றன.
காரணங்கள்
பெரும்பாலான சந்தர்ப்பங்களில், பல்வேறு இருதய நோய்களின் பின்னணிக்கு எதிராக ஃபைப்ரிலேஷன் ஏற்படுகிறது, ஆனால் பிற காரணங்களும் அதன் காரணமாக செயல்படக்கூடும். இது போன்ற காரணிகளின் விளைவாக கோளாறு உருவாகிறது:
- ஒரு இயற்கையின் அல்லது மற்றொரு இயற்கையின் அரித்மியா;
- இதய தசையில் அழற்சி செயல்முறைகள் (,);
- இதய தசையின் வால்வு கட்டமைப்புகளை மீறுதல்;
- இதய இஸ்கெமியா;
- வகை II நீரிழிவு நோய், குறிப்பாக உடல் பருமனின் பின்னணிக்கு எதிராக;
- பல்வேறு கார்டியோமயோபதிகள்;
- போதை;
- வாங்கிய மற்றும் சில பிறவி இதய குறைபாடுகள்;
- இதய தசையின் கட்டிகள்;
- எண்டோகிரைன் நோயியல் (குறிப்பாக - தைரோடாக்சிகோசிஸ்);
- மத்திய நரம்பு மண்டலத்தின் நோய்கள்;
- அதிக காற்று வெப்பநிலை கொண்ட அறைகளில் நீண்ட காலம் தங்குவது;
- இதய பகுதியில் அறுவை சிகிச்சை தலையீடுகளை மேற்கொள்வது;
- இரைப்பைக் குழாயின் நோய்கள் (கணக்கிடக்கூடிய கோலிசிஸ்டிடிஸ்);
- ஆல்கஹால் துஷ்பிரயோகம், நிகோடின், புகைத்தல்;
- உடலில் அதிர்வுகளுக்கு நீண்டகால வெளிப்பாடு;
- வழக்கமான மன அழுத்தம்;
- தீவிர உடல் செயல்பாடு;
- சிறுநீரக நோய்.
வயது காரணியைப் பொறுத்தவரை, ஒரு நபர் 55 வயதாகிவிட்டால், நோயியலின் முன்னேற்றத்தின் வாய்ப்பு அதிகரிக்கிறது. உடல் வயதாகும்போது ஆபத்து அதிகரிக்கிறது.
ஆபத்து குழுவில் மின்சார அதிர்ச்சிக்கு ஆளான நபர்களும் அடங்குவர்.
அறிகுறிகள்
75% வழக்குகளில் நிரந்தர ஏட்ரியல் ஃபைப்ரிலேஷன் ஏற்படுகிறது. இத்தகைய கோளாறின் அறிகுறியற்ற போக்கை 100 நோயாளிகளில் 25 பேரில் காணலாம்.

இதய தாள இடையூறுகளின் முக்கிய அறிகுறிகள்:
- கார்டியோபால்மஸ்;
- மார்பு பகுதியில் வலி;
- பயம் அல்லது பீதி தாக்குதல்கள்;
- இதயத்தின் வேலையில் குறுக்கீடுகள் ஒரு உணர்வு, இது இதயம் முதலில் ஒரு குறுகிய காலத்திற்கு உறைந்து, பின்னர் மீண்டும் செயல்படத் தொடங்குகிறது என்பதில் தன்னை வெளிப்படுத்துகிறது;
- ஒளி தலை, மயக்கம்;
- பலவீனம்;
- கண்களில் கருமை;
- வேகமான சோர்வு;
- தலைச்சுற்றல்;
- டிஸ்ப்னியா;
- வெவ்வேறு நிரப்புதலின் ஒழுங்கற்ற துடிப்பு;
- இருமல்.
சில சந்தர்ப்பங்களில், நோயியல் அதிகரித்த சிறுநீர் கழிப்பதில் தன்னை வெளிப்படுத்தலாம்.
ஏட்ரியல் ஃபைப்ரிலேஷன் பரிந்துரைக்கும் அறிகுறிகள் பொதுவாக லேசானதாக இருந்தாலும் உடற்பயிற்சியின் பின்னர் தோன்றும்.
கரோனரி இதய நோய், உயர் இரத்த அழுத்தம், வால்வு குறைபாடுகள் இருப்பதால் விலகலின் மருத்துவ படம் மோசமடைகிறது.
இந்த வகையான நோயியலின் அறிகுறிகள் பல ஆண்டுகளில் அதிகரிக்கும்.
கண்டறியும் முறைகள்
ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவம் பின்வரும் முறைகளைப் பயன்படுத்தி தீர்மானிக்கப்படுகிறது:
- காட்சி ஆய்வு;
- எலக்ட்ரோ கார்டியோகிராம்;
- தைராய்டு சுரப்பியால் உற்பத்தி செய்யப்படும் ஹார்மோன்களின் பகுப்பாய்வு;
- ஹோல்டர் கண்காணிப்பு, பகலில் ரிதம் அளவீடுகளை கண்காணித்தல்.

நோயறிதலைச் செய்யும்போது, \u200b\u200bஅவை போன்ற மருத்துவ வெளிப்பாடுகளையும் கணக்கில் எடுத்துக்கொள்கின்றன:
- ஒழுங்கற்ற தன்மை அல்லது நோயாளியின் துடிப்பு இல்லாமை;
- இதய டோன்களின் வெவ்வேறு சொனாரிட்டி;
- கார்டியோகிராமில் குறிப்பிட்ட மாற்றங்களின் இருப்பு;
- ஒரு அடிப்படை நோயின் அறிகுறிகளின் இருப்பு (இருதய அல்லது நாளமில்லா அமைப்பின் நோயியல்);
- ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவத்தைக் குறிக்கும் வலிப்புத்தாக்கங்களுக்குப் பிறகு சிறுநீர் கழித்தல்;
- இதய செயலிழப்பு அறிகுறிகள் (நுரையீரலில் மூச்சுத்திணறல், விரிவாக்கப்பட்ட கல்லீரல், மூச்சுத் திணறல்);
- அரித்மிக் இதய செயல்பாடு.
ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவத்திற்கான அளவுகோல்கள்:
- உடற்பயிற்சியின் பின்னர் மூச்சுத் திணறல், இருமல் மற்றும் சோர்வு;
- இதயத்தின் பகுதியில் மந்தமான வலி;
- இதயத்தின் வேலையில் குறுக்கீடுகள்.
நிரந்தர ஏட்ரியல் ஃபைப்ரிலேஷன் சிகிச்சை
நோய்க்கு சிகிச்சையளிக்க இதயத் துடிப்பைக் கட்டுப்படுத்தும் குறிப்பிட்ட மருந்துகளையும், பக்கவாதத்தைத் தடுப்பதற்கான மருந்துகளையும் தவறாமல் உட்கொள்ள வேண்டும். அவை உயிருக்கு எடுக்கப்பட வேண்டும்.
இந்த கோளாறு ஒரு சிறப்பு இருதய மருத்துவரால் சிகிச்சையளிக்கப்படுகிறது.
கன்சர்வேடிவ் சிகிச்சை முறைகள்
நோயியலின் நாள்பட்ட வடிவத்தை சரிசெய்ய முடியாது, எனவே, சிகிச்சை நடவடிக்கைகள் மீறலால் ஏற்படக்கூடிய சிக்கல்களைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளன.
நோயாளிகளுக்கு பின்வரும் மருந்துகளின் குழுக்கள் பரிந்துரைக்கப்படுகின்றன:
- ஆன்டிஆரித்மிக் (ஃப்ளெக்கனைடு, அமியோடரோன், புரோபஃபெனோன்);
- கால்சியம் எதிரிகள் (டில்டியாசெம், வெராபமில்);
- அட்ரினெர்ஜிக் தடுப்பான்கள் (, அட்டெனோலோல்);
- இதயத் துடிப்பைக் குறைக்கும் மருந்துகள்: இதயத் துடிப்பை மீட்டெடுக்க பிற மருந்துகள் உதவவில்லை என்றால் அவை பரிந்துரைக்கப்படுகின்றன (டிகோக்சின், ப்ராப்ரானோலோல்);
- டையூரிடிக்ஸ், வைட்டமின் வளாகங்கள் அரித்மியாவை அகற்றவும் பயன்படுத்தப்படலாம்;
- இதயத்தின் பாத்திரங்களுக்குள் இரத்த உறைவு ஏற்படுவதைத் தடுப்பதற்காக, ஆன்டிகோகுலண்டுகள் பரிந்துரைக்கப்படுகின்றன (வார்ஃபரின், கார்டியோமேக்னைல்), சிகிச்சை முறையின் போது, \u200b\u200bஇரத்த உறைதல் அமைப்பின் குறிகாட்டிகள் கண்காணிக்கப்பட வேண்டும்;
- இதய தசையில் இரத்த ஓட்டத்தை மேம்படுத்த, பொட்டாசியம் மற்றும் மெக்னீசியம் உள்ளடக்கத்துடன் கூடிய வளாகங்களின் உட்கொள்ளல் குறிக்கப்படுகிறது.

சில சுகாதார குறிகாட்டிகளின் முன்னிலையில் இதய தாளத்தை மீட்டெடுப்பதை மேற்கொள்ள முடியாது. இத்தகைய முரண்பாடுகள் பின்வருவனவற்றை உள்ளடக்குகின்றன:
- இடது ஏட்ரியத்தின் அளவு அதிகரிப்பு (6 செ.மீ க்கும் அதிகமாக);
- இதய தசையின் குழிக்குள் இரத்த உறைவு இருப்பது;
- சிகிச்சையளிக்கப்படாத தைரோடாக்சிகோசிஸ்;
- 65 வயதுக்கு மேற்பட்டவர்கள்;
- அரித்மியாவின் இணக்கமான வகைகளின் இருப்பு;
- ஆண்டிஆர்தித்மிக் மருந்துகளை உட்கொள்வதால் பக்க விளைவுகள்.
மேலும், நோயாளிகளுக்கு பிறவி இயற்கையின் இதய தசையின் முரண்பாடுகள் இருந்தால் இதய தாளத்தை மீட்டெடுப்பதற்கான மருந்துகள் பரிந்துரைக்கப்படுவதில்லை. இந்த வழக்கில், சிகிச்சையின் போக்கை தனித்தனியாக தீர்மானிக்கப்படுகிறது.
அறுவை சிகிச்சை தலையீடு
ஆண்டிஆரித்மிக் மருந்துகள் ஒரு விளைவைக் கொடுக்கவில்லை அல்லது நோயாளிக்கு அத்தகைய மருந்துகளுக்கு சகிப்புத்தன்மை இல்லை, அதே போல் இதய செயலிழப்பு விரைவாக முன்னேறும் விஷயத்திலும் ஏட்ரியல் ஃபைப்ரிலேஷனின் நிலையான வடிவத்துடன் அறுவை சிகிச்சை சிகிச்சை குறிக்கப்படுகிறது. இந்த சந்தர்ப்பங்களில், மோக்ஸிபஸன் அல்லது நீக்கம் செய்யப்படுகிறது.
கதிரியக்க அதிர்வெண் நீக்குதலின் போது, \u200b\u200bநோயியல் துடிப்பு காணப்படுகின்ற ஏட்ரியாவின் பகுதிகள் ஒரு மின்முனைக்கு வெளிப்படும், அதன் முடிவில் ரேடியோ சென்சார் உள்ளது. இது தொடை நரம்பு வழியாக செலுத்தப்படுகிறது. தலையீடு பொது மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது.
நோயியலின் முக்கிய காரணம் இதய குறைபாடுகள் என்றால், நிகழ்த்தப்பட்ட அறுவை சிகிச்சை தலையீடு முக்கிய ஆபத்து காரணியிலிருந்து விடுபட்டு, ஏட்ரியல் ஃபைப்ரிலேஷன் மீண்டும் வருவதைத் தடுக்கும்.
ஏட்ரியல் ஃபைப்ரிலேஷனின் நிலையான வடிவத்துடன் உணவின் அம்சங்கள்
நோயாளியின் நிலையை சரிசெய்யும் செயல்பாட்டில் ஊட்டச்சத்து விதிமுறை மிகவும் முக்கியத்துவம் வாய்ந்தது. இது எடையைக் கட்டுப்படுத்த வேண்டிய அவசியத்தின் காரணமாகும், இதில் அதிகமானவை இதய தசையில் கூடுதல் சுமையை உருவாக்குகின்றன, அத்துடன் உணவின் மற்றும் பானங்களின் உணவில் இருந்து விலக்கப்படுவதால் அவை உறுப்புகளின் செயல்பாட்டை மோசமாக பாதிக்கும்.
நோயாளிகள் இந்த ஊட்டச்சத்து கொள்கைகளை பின்பற்ற வேண்டும்:
- உணவுகள் சூடாக இருக்க வேண்டும், குளிர் மற்றும் சூடான உணவு இரண்டையும் கைவிட வேண்டும்;
- கடைசி உணவை படுக்கைக்கு 2-3 மணி நேரத்திற்கு முன்னர் எடுக்கக்கூடாது;
- நீங்கள் பசியுடன் இருக்கும்போது மட்டுமே உணவை உண்ணுங்கள்;
- எந்தவொரு உணவையும் நன்கு மெல்ல வேண்டும்.
நோயாளியின் உணவில் இருந்து விலக்குவது அவசியம்:
- புகைபிடித்த இறைச்சிகள்;
- உப்பு;
- காரமான;
- கொழுப்பு;
- வறுக்கவும்.
பட்டியலிடப்பட்ட தயாரிப்புகள் பாத்திரங்களில் கொலஸ்ட்ரால் பிளேக்குகள் உருவாகும் அபாயத்தை அதிகரிக்கின்றன, இது இரத்த ஓட்டத்திற்கு இடையூறு விளைவிக்கிறது மற்றும் நோயாளியின் நிலைமையை மேலும் மோசமாக்குகிறது.
நீங்கள் சாப்பிடலாம்:
- பல்வேறு வகையான தானியங்கள்;
- புதிய பழங்கள்;
- புரதம் நிறைந்த உணவுகள்;
- ஒல்லியான இறைச்சிகள் - கோழி, வான்கோழி, ஒல்லியான பன்றி இறைச்சி;
- பசுமை;
- புளித்த பால் பொருட்கள்;
- காய்கறிகள்;
- உலர்ந்த பழங்கள்.

ஒரு நிலையான வடிவத்தின் ஏட்ரியல் ஃபைப்ரிலேஷன் மூலம், காபி மற்றும் தேநீர் முரணாக உள்ளன. குடிப்பழக்கத்தை கடைபிடிக்க வேண்டும், ஒரு நாளைக்கு 2.5 லிட்டர் தண்ணீர் வரை குடிக்க வேண்டும் (இந்த எண்ணிக்கையில் நுகரப்படும் இறைச்சி அல்லது காய்கறி குழம்பு அளவு இல்லை). இருதய அமைப்பு அல்லது சிறுநீரகங்களில் உங்களுக்கு கடுமையான பிரச்சினைகள் இருந்தால், வீக்கத்தைத் தவிர்ப்பதற்கும் கூடுதல் மன அழுத்தத்தை ஏற்படுத்தாமல் இருப்பதற்கும் குறைந்த திரவங்களை நீங்கள் குடிக்க வேண்டும்.
நாட்டுப்புற முறைகள்
மாற்று சிகிச்சை முறைகள் சிகிச்சையின் விரிவான போக்கை பூர்த்தி செய்யும். ஒரு மருத்துவரின் பரிந்துரையின் பேரில் மட்டுமே அவற்றைப் பயன்படுத்த முடியும்.
ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவத்தை சரிசெய்ய இதுபோன்ற சமையல் வகைகள் உள்ளன:
- காலெண்டுலாவின் உட்செலுத்துதல். சமையலுக்கு, ஒரு தேக்கரண்டி தாவர பூக்களை ஊற்றவும், 300 மில்லி சூடான நீரை ஊற்றவும். கலவையுடன் கொள்கலனை ஒரு மணி நேரம் ஒரு சூடான இடத்தில் வைக்கவும். திரிபு, உணவுக்கு முன் அரை கிளாஸ் எடுத்து, ஒரு நாளைக்கு மூன்று முறை.
- காலெண்டுலா மற்றும் புதினா உட்செலுத்துதல். நீங்கள் 4 காலெண்டுலா பூக்களை எடுக்க வேண்டும், ஒரு டீஸ்பூன் புதிய நறுக்கப்பட்ட புதினா. இதன் விளைவாக 200 மில்லி கொதிக்கும் நீரில் காய்ச்சவும். அரை மணி நேரம் மூடியின் கீழ் திரவத்தை விட்டு, பின்னர் வடிகட்டவும். 200 மில்லி முடிக்கப்பட்ட பானத்தை ஒரு நாளைக்கு 3-4 முறை எடுத்துக் கொள்ளுங்கள்.
- ரோஜா இடுப்புகளை அடிப்படையாகக் கொண்ட ஒரு காபி தண்ணீர். நீங்கள் ஒரு தேக்கரண்டி பழத்தை எடுத்துக் கொள்ள வேண்டும், அவற்றில் இருந்து விதைகளை நீக்கிய பின், அவற்றை இரண்டு கிளாஸ் கொதிக்கும் நீரில் ஊற்றி, 10 நிமிடங்கள் கொதிக்க வைத்து, பின்னர் வடிகட்டவும். குழம்பு குளிர்ந்த, அரை கண்ணாடி சாப்பாட்டுக்கு 30 நிமிடங்களுக்கு முன், ஒரு நாளைக்கு 4 முறை எடுத்துக் கொள்ளுங்கள். இயற்கை தேனை சுவைக்க பானத்தில் சேர்க்கலாம்.
- மதர்வார்ட் மற்றும் ஹாவ்தோர்ன் பழங்களில் உட்செலுத்துதல். உலர்ந்த புல் மற்றும் உலர்ந்த பழங்களை நீங்கள் சம பாகங்களில் எடுக்க வேண்டும். இதன் விளைவாக வரும் மூலிகை கலவையை ஒரு தேக்கரண்டி எடுத்து, அதன் மீது 300 மில்லி கொதிக்கும் நீரை ஊற்றவும், 2 மணி நேரம் காத்திருந்து, பின்னர் வடிகட்டவும். ஆயத்த குழம்பு ஒரு நாளைக்கு 3 முறை, ஒவ்வொரு முறையும் 100 மில்லி எடுத்துக் கொள்ளுங்கள்.
- வைபர்னம் உட்செலுத்துதல். அதைத் தயாரிக்க, நீங்கள் 3 கப் பெர்ரிகளை அரைத்து, அதன் விளைவாக வரும் வெகுஜனத்தை இரண்டு லிட்டர் சூடான நீரில் ஊற்ற வேண்டும். 6 மணி நேரம் மூடப்பட்டிருக்கும், கலவையுடன் கொள்கலனை வலியுறுத்துங்கள். அதன் பிறகு, டிஞ்சர் வடிகட்டப்பட வேண்டும், அதில் 200 கிராம் இயற்கை தேனை சேர்க்கவும். உணவுக்கு ஒரு நாள் முன்பு இந்த வைத்தியத்தின் ஒரு கிளாஸ் எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது. தினசரி தொகையை மூன்று அளவுகளாக பிரிக்க வேண்டும்.
- திராட்சை மற்றும் டர்னிப் சாறு. புதிய நடுத்தர அளவிலான வெள்ளை டர்னிப்ஸை நன்றாக நறுக்கி, சாறு சீஸ்க்ளோத் அல்லது ஜூஸருடன் பிழிந்து கொள்ளுங்கள். சாறு பெற சிவப்பு அல்லது அடர் திராட்சைகளை கசக்கி (ஒரு பெரிய தூரிகை போதும்). ஒவ்வொரு உட்கொள்ளலுக்கும், பெறப்பட்ட சாறுகளில் 150 மில்லி கலக்கவும். ஒரு நாளைக்கு இரண்டு முறை எடுத்துக் கொள்ளுங்கள்.
- மூலிகை மருந்து. நீங்கள் சம பாகங்களில் காய்கறி மூலப்பொருட்களை எடுக்க வேண்டும்: ரோஸ்மேரி, மிளகுக்கீரை, வலேரியன் வேர், செயின்ட் ஜான்ஸ் வோர்ட். விளைந்த கலவையில் ஒரு தேக்கரண்டி எடுத்து ஒரு கிளாஸ் கொதிக்கும் நீரை ஊற்றவும். தண்ணீர் குளியல் போட்டு, 15-20 நிமிடங்கள் வைத்திருங்கள். திரவத்தை ஒரு கொதி நிலைக்கு கொண்டு வர வேண்டாம். 2 மணி நேரம் கழித்து, குழம்பு வடிகட்டவும். உணவைப் பொருட்படுத்தாமல் ஒரு நாளைக்கு 4 முறை, 5 மில்லி குடிக்கவும்.
முன்கணிப்பு மற்றும் சாத்தியமான சிக்கல்கள்
ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவத்தின் மிகவும் பொதுவான சிக்கல் ஒரு த்ரோம்பஸின் உருவாக்கம் மற்றும் பிரிப்பு காரணமாக நுரையீரல் நரம்பு த்ரோம்போம்போலிசம் ஆகும். கடுமையான மாரடைப்பு மற்றும் பக்கவாதம், கடுமையான இதய செயலிழப்பு ஆகியவை நோயியலின் பிற விளைவுகளாகும்.
நோயியலின் வளர்ச்சியின் பின்னர் முதல் 5 ஆண்டுகளில் 5% நோயாளிகளில் இது காணப்படுகிறது. நாள்பட்ட இஸ்கெமியா காரணமாக, நாள்பட்ட இதய செயலிழப்பு உருவாகிறது, இது எதிர்காலத்தில் மாரடைப்பு ஏற்படலாம்.
விவரிக்கப்பட்ட விலகலுக்கான வாழ்க்கை முன்னறிவிப்பு முதன்மையாக அது ஏற்படுத்திய காரணத்தைப் பொறுத்தது.
ஏட்ரியல் ஃபைப்ரிலேஷனின் வரலாறு இருதய அமைப்பின் நோயியலை உருவாக்கும் அபாயத்தை இரட்டிப்பாக்குகிறது, மேலும் மரண ஆபத்து 1.5 மடங்கு அதிகரிக்கிறது. அதே நேரத்தில், மருத்துவரால் பரிந்துரைக்கப்பட்ட மருந்துகளின் தொடர்ச்சியான உட்கொள்ளல் மற்றும் வழக்கமான மருத்துவ பரிசோதனைகள் சாதகமான முன்கணிப்புக்கான நிலைமைகளை உருவாக்குகின்றன.
தடுப்பு
தடுப்புக்கான முதன்மை முறைகள், அதாவது, ஏட்ரியல் ஃபைப்ரிலேஷனின் நிரந்தர வடிவத்தின் வளர்ச்சியைத் தடுப்பதற்கான நடவடிக்கைகள் பின்வருமாறு:
- ஆரோக்கியமான வாழ்க்கை முறையை பராமரித்தல்;
- கெட்ட பழக்கங்களை நிராகரித்தல்;
- இரத்த அழுத்த குறிகாட்டிகளை கண்காணித்தல்;
- ஆபத்தான அறிகுறிகள் தோன்றும்போது மருத்துவரை சரியான நேரத்தில் அணுகலாம்;
- நாள்பட்ட நோய்களுக்கான சரியான நேரத்தில் சிகிச்சை.
நோயியல் கண்டறியப்படும்போது இரண்டாம் நிலை தடுப்பு பொருத்தமானது. இந்த வழக்கில் நடவடிக்கைகள் நோயாளியின் நிலை மோசமடைவதற்கான சாத்தியக்கூறுகளையும் அவரின் சிக்கல்களின் வளர்ச்சியையும் தடுப்பதை நோக்கமாகக் கொண்டுள்ளன. ஒரு நிபுணரால் சுட்டிக்காட்டப்பட்ட அளவுகளில் ஆண்டிஆர்தித்மிக் மருந்துகளைத் தவறாமல் எடுத்துக்கொள்வது, இதயத் துடிப்பைக் கண்காணித்தல் மற்றும் இரத்தக் கட்டிகளைத் தடுப்பது ஆகியவை தடுப்பு ஆகும்.
நிரந்தர ஏட்ரியல் ஃபைப்ரிலேஷன் என்பது அரித்மியாவின் மிகவும் தொடர்ச்சியான வகை. இந்த வகை நோயியல் முழுமையாக குணப்படுத்தப்படவில்லை. சிக்கல்களைத் தடுக்க, சிறப்பு மருந்துகளின் உதவியுடன் நோயாளியின் நிலையை சரிசெய்ய வேண்டியது அவசியம்.
© நிர்வாகத்துடனான ஒப்பந்தத்தால் மட்டுமே தளப் பொருட்களின் பயன்பாடு.
ஏட்ரியல் ஃபைப்ரிலேஷன் என்பது ஒரு வகை அரித்மியா ஆகும், இதில் ஏட்ரியா நிமிடத்திற்கு 350-700 அதிர்வெண்ணில் சுருங்குகிறது, ஆனால் தூண்டுதலின் ஒரு பகுதி மட்டுமே வென்ட்ரிக்கிள்களை அடைகிறது, இது அவற்றின் ஒழுங்கற்ற செயல்பாட்டிற்கான முன்நிபந்தனைகளை உருவாக்குகிறது மற்றும் துடிப்பின் ஒழுங்கற்ற தன்மையில் வெளிப்படுகிறது.
இதய தாள இடையூறுகளில் ஏட்ரியல் ஃபைப்ரிலேஷன் மிகவும் பொதுவான வகைகளில் ஒன்றாக கருதப்படுகிறது. இது எல்லா இடங்களிலும் காணப்படுகிறது, முக்கியமாக முதிர்ச்சியடைந்த மற்றும் வயதானவர்களிடையே, பல ஆண்டுகளாக அரித்மியாவின் நிகழ்தகவு அதிகரிக்கிறது. கடுமையான சிக்கல்கள் மற்றும் இறப்புக்கான அதிக ஆபத்து காரணமாக நோயியல் பெரும் சமூக மற்றும் மருத்துவ முக்கியத்துவம் வாய்ந்தது மட்டுமல்லாமல், பொருளாதாரமும் கூட, ஏனெனில் இது தடுப்பு மற்றும் சிகிச்சைக்கு குறிப்பிடத்தக்க பொருள் செலவுகள் தேவைப்படுகிறது.
புள்ளிவிவரங்களின்படி, அனைத்து இதய அரித்மியாக்களிலும் ஏட்ரியல் ஃபைப்ரிலேஷன் 2% வரை உள்ளது, மேலும் உலக மக்கள்தொகையின் பொதுவான வயதானதால் நோயாளிகளின் எண்ணிக்கை தொடர்ந்து அதிகரித்து வருகிறது. 80 வயதிற்குள், ஏட்ரியல் ஃபைப்ரிலேஷன் பாதிப்பு 8% ஐ அடைகிறது, மற்றும் ஆண்களில் நோயியல் பெண்களை விட முந்தைய மற்றும் பெரும்பாலும் வெளிப்படுகிறது.
ஏட்ரியல் ஃபைப்ரிலேஷன் பெரும்பாலும் நாள்பட்ட இதய செயலிழப்பை சிக்கலாக்குகிறது, இது கரோனரி தமனி நோயால் பாதிக்கப்பட்ட பெரும்பாலான மக்களை பாதிக்கிறது. நாள்பட்ட சுற்றோட்ட தோல்வி நோயாளிகளில் குறைந்தது கால் பகுதியினர் ஏற்கனவே ஏட்ரியல் ஃபைப்ரிலேஷன் கண்டறியப்பட்டுள்ளனர். இந்த நோய்களின் ஒருங்கிணைந்த விளைவு பாடத்தின் பரஸ்பர எடை, முன்னேற்றம் மற்றும் தீவிர முன்கணிப்பு ஆகியவற்றை தீர்மானிக்கிறது.
ஏட்ரியல் ஃபைப்ரிலேஷனுக்கு பொதுவாக பயன்படுத்தப்படும் மற்றொரு பெயர் ஏட்ரியல் குறு நடுக்கம், இது நோயாளிகளிடையே அதிகம் காணப்படுகிறது, ஆனால் மருத்துவ நிபுணர்களும் இதை தீவிரமாக பயன்படுத்துகின்றனர். இந்த நோய்க்குறியீட்டின் சிகிச்சையில் திரட்டப்பட்ட அனுபவம் அரித்மியாவை அகற்றுவதோடு மட்டுமல்லாமல், ஏட்ரியல் ஃபைப்ரிலேஷன் மற்றும் அவற்றின் சிக்கல்களின் பராக்ஸிஸங்களை சரியான நேரத்தில் தடுக்கவும் அனுமதிக்கிறது.

சைனஸ் முனையில் தூண்டுதல்களை ஒழுங்காக உருவாக்குதல், சாதாரண மிட்ரேஞ்ச் சுருக்கம் (இடது) மற்றும் ஏட்ரியல் ஃபைப்ரிலேஷனில் (வலது) குழப்பமான மின் செயல்பாட்டைத் தூண்டும்.
ஏட்ரியல் ஃபைப்ரிலேஷனின் நோயறிதல் மற்றும் ஈ.சி.ஜி அறிகுறிகள்
வென்ட்ரிகுலர் ஃபைப்ரிலேஷன் என்ற சந்தேகம் இருந்தால், நோயாளியின் வார்த்தைகளின்படி மட்டுமே தாக்குதல் நிகழ்ந்தாலும், பரிசோதனை நேரத்தில் அது நிறுத்தப்பட்டிருந்தாலும், ஒரு முழுமையான பரிசோதனையை நடத்துவதால்... இதைச் செய்ய, மருத்துவர் புகார்கள் மற்றும் அறிகுறிகளின் தன்மை, அவை தோற்றமளிக்கும் நேரம் மற்றும் மன அழுத்தத்துடன் தொடர்புபடுத்துவது குறித்து விரிவாகக் கேட்கிறார், நோயாளி வேறு எந்த இருதய அல்லது பிற நோயியலால் அவதிப்படுகிறாரா என்பதைக் கண்டுபிடிப்பார்.
சந்தேகத்திற்குரிய வென்ட்ரிகுலர் ஃபைப்ரிலேஷனுக்கான பரிசோதனைகள் வெளிநோயாளர் அடிப்படையில் செய்யப்படலாம், இருப்பினும் முதன்மை பராக்ஸிஸம் ஏற்பட்டால், ஆம்புலன்ஸ் ஒரு கார்டியோகிராம் எடுத்த பிறகு நோயாளியை மருத்துவமனைக்கு அழைத்துச் செல்ல விரும்புகிறது, இது அரித்மியா இருப்பதை உறுதி செய்யும்.
ஈ.சி.ஜி மீது ஏட்ரியல் ஃபைப்ரிலேஷன் பல சிறப்பியல்பு அம்சங்களைக் கொண்டுள்ளது:
- ஒருங்கிணைந்த ஏட்ரியல் சுருக்கங்கள் இல்லாததால் பி அலை காணாமல் போனது;
- அலைகள் எஃப், தனிப்பட்ட இழைகளின் சுருக்கங்களைக் குறிக்கும் மற்றும் மாறி அளவு மற்றும் வடிவத்தைக் கொண்டிருக்கும்;
- மாறாத வென்ட்ரிகுலர் வளாகத்துடன் வெவ்வேறு காலத்தின் ஆர்.ஆர் இடைவெளிகள்.

ஏட்ரியல் ஃபைப்ரிலேஷனை உறுதிப்படுத்த, கார்டியோகிராமின் குறைந்தபட்சம் ஒரு முன்னணி இருக்க வேண்டும் வழக்கமான மாற்றங்கள்... ஆய்வின் போது தாக்குதல் நிறுத்தப்பட்டிருந்தால், நோயாளி தினசரி கண்காணிப்புக்கு உட்படுத்தப்படுவார்.
வால்வு குறைபாடுகள், இன்ட்ரா-ஏட்ரியல் த்ரோம்பி, மயோர்கார்டியத்தில் கட்டமைப்பு மாற்றங்களின் ஃபோசி ஆகியவற்றைக் கண்டறிய எக்கோ கார்டியோகிராபி உங்களை அனுமதிக்கிறது. இதய ஆய்வுகளுக்கு கூடுதலாக, தைராய்டு ஹார்மோன்கள், கல்லீரல் மற்றும் சிறுநீரக செயல்பாடுகளுக்கான சோதனைகள் காட்டப்படுகின்றன.
வீடியோ: சைனஸ் அல்லாத அரித்மியா, ஃபைப்ரிலேஷன் மற்றும் படபடப்புக்கான ஈ.சி.ஜி பாடம்
ஏட்ரியல் ஃபைப்ரிலேஷனுக்கான சிகிச்சை கோட்பாடுகள்
ஏட்ரியல் ஃபைப்ரிலேஷனுக்கான சிகிச்சையைத் திட்டமிடும்போது, \u200b\u200bமருத்துவருக்கு ஒரு தேர்வு இருக்கிறது: சரியான தாளத்தைத் திரும்பப் பெற முயற்சி செய்யுங்கள், அல்லது அரித்மியாவை வைத்துக் கொள்ளுங்கள், ஆனால் சாதாரண இதய துடிப்புடன். இரண்டு சிகிச்சை முறைகளும் நல்லவை என்றும், அரித்மியாக்கள் முன்னிலையில் கூட இதயத் துடிப்பைக் கட்டுப்படுத்துவது உயிர்வாழும் விகிதங்களை மேம்படுத்துவதாகவும், த்ரோம்போம்போலிசத்தின் நிகழ்வுகளை ஒரு சிக்கலாகக் குறைப்பதாகவும் சமீபத்திய ஆய்வுகள் காட்டுகின்றன.
ஏட்ரியல் ஃபைப்ரிலேஷன் நோயாளிகளுக்கு சிகிச்சையளிப்பது அரித்மியாவின் எதிர்மறை அறிகுறிகளை நீக்குவதையும் கடுமையான சிக்கல்களைத் தடுப்பதையும் நோக்கமாகக் கொண்டுள்ளது. இன்றுவரை, நோயாளி நிர்வாகத்தின் இரண்டு உத்திகள் பின்பற்றப்பட்டுள்ளன, அவை பயன்படுத்தப்படுகின்றன:
- இதய துடிப்பு கட்டுப்பாடு - சைனஸ் ரிதம் மறுசீரமைப்பு மற்றும் தொடர்ச்சியான அரித்மியாக்களின் மருந்து தடுப்பு;
- இதய துடிப்பு கட்டுப்பாடு (இதய துடிப்பு) - அரித்மியா தொடர்கிறது, ஆனால் இதய துடிப்பு குறைகிறது.
தேர்ந்தெடுக்கப்பட்ட மூலோபாயத்தைப் பொருட்படுத்தாமல், அரித்மியாவைக் கண்டறிந்த அனைத்து நபர்களும், அட்ரியாவில் த்ரோம்பஸ் உருவாவதைத் தடுக்க ஆன்டிகோகுலண்ட் சிகிச்சையைப் பெறுகிறார்கள், இதன் ஆபத்து ஏட்ரியல் ஃபைப்ரிலேஷனில் நிரந்தரமாகவும், பராக்ஸிஸம் காலத்திலும் மிக அதிகமாக உள்ளது. அரித்மியா, வயது, இணக்கமான நோயியல் ஆகியவற்றின் வெளிப்பாடுகளின் அடிப்படையில், ஒரு தனிப்பட்ட அடிப்படையில் ஒரு சிகிச்சை திட்டம் வரையப்படுகிறது. இது கார்டியோவர்ஷன், இலக்கு இதய துடிப்பு மருந்து பராமரிப்பு மற்றும் ஃபைப்ரிலேஷன் மற்றும் த்ரோம்போம்போலிக் நோய்க்குறியின் தொடர்ச்சியான அத்தியாயங்களைத் தடுப்பது கட்டாயமாகும்.
ஆன்டிகோகுலண்ட் சிகிச்சை
ஏட்ரியல் ஃபைப்ரிலேஷன் ஒரு பெரிய வட்டத்தில் எம்போலிஸம் மற்றும் மிகவும் ஆபத்தான சிக்கல்களின் வெளிப்பாடு ஆகியவற்றுடன் த்ரோம்பஸ் உருவாவதற்கான மிக அதிக ஆபத்துடன் உள்ளது, குறிப்பாக - எம்போலிக் ஸ்ட்ரோக், எனவே ஆன்டிகோகுலண்ட் சிகிச்சையை பரிந்துரைப்பது மிகவும் முக்கியம் - நேரடி அல்லது மறைமுக நடவடிக்கை.
ஆன்டிகோகுலண்டுகளை நியமிப்பதற்கான அறிகுறிகள்:

ஆன்டிகோகுலண்ட் சிகிச்சையில் பின்வருவன அடங்கும்:
- மறைமுக ஆன்டிகோகுலண்டுகள் - வார்ஃபரின், பிரடாக்ஸா - ஒரு கோகுலோகிராமின் கட்டுப்பாட்டின் கீழ் நீண்ட காலமாக பரிந்துரைக்கப்படுகின்றன (ஐ.என்.ஆர் பொதுவாக 2-3);
- ஆன்டிபிளேட்லெட் முகவர்கள் - அசிடைல்சாலிசிலிக் அமிலம் (த்ரோம்போசிஸ், ஆஸ்பிரின் கார்டியோ, முதலியன) 325 மி.கி, டிபைரிடமால்;
- குறைந்த மூலக்கூறு எடை ஹெபரின்ஸ் - கடுமையான சூழ்நிலைகளில் பயன்படுத்தப்படுகிறது, கார்டியோவர்ஷனுக்கு முன், மருத்துவமனையில் தங்குவதற்கான நீளத்தை குறைக்கிறது.
இரத்தத்தை மெலிக்கும் முகவர்களின் நீடித்த பயன்பாடு இரத்தப்போக்கு வடிவத்தில் பாதகமான விளைவுகளை ஏற்படுத்தக்கூடும் என்பதை நினைவில் கொள்ள வேண்டும், ஆகையால், இதுபோன்ற சிக்கல்களின் அதிக ஆபத்து அல்லது ஒரு கோகுலோகிராமின் முடிவுகளின் அடிப்படையில் உறைதல் குறைந்து வரும் நபர்களுக்கு ஆன்டிகோகுலண்டுகள் தீவிர எச்சரிக்கையுடன் பரிந்துரைக்கப்படுகின்றன.
மற்றும். ரிதம் கட்டுப்பாட்டு உத்தி
சரியான தாளத்தை மீட்டெடுக்க மருந்தியல் முகவர்கள் அல்லது மின் கார்டியோவர்ஷன் ஆகியவற்றைப் பயன்படுத்துவது ரிதம் கட்டுப்பாட்டு உத்தி. சரியான தாளத்தை மீட்டெடுப்பதற்கு முன்பு (கார்டியோவர்ஷன்), இதயத் துடிப்பைக் குறைப்பது அவசியம், இதற்காக பீட்டா-அட்ரினோபோகேட்டர்கள் (மெட்டோபிரோல்) அல்லது கால்சியம் எதிரிகள் (வெராபமில்) பரிந்துரைக்கப்படுகின்றன. கூடுதலாக, கார்டியோவர்சனுக்கு கட்டாய ஆன்டிகோகுலண்ட் சிகிச்சை தேவைப்படுகிறது, ஏனெனில் இந்த செயல்முறையே த்ரோம்பஸ் உருவாவதற்கான ஆபத்தை கணிசமாக அதிகரிக்கிறது.
மின் கார்டியோவர்ஷன்
- புரோசினமைடு;
- அமியோடரோன்;
- புரோபஃபெனோன்;
- நிபெண்டன்.
புரோசினமைடு இது நரம்பு வழியாக நிர்வகிக்கப்படுகிறது, ஆனால் பல பக்க விளைவுகளை ஏற்படுத்துகிறது - தலைவலி, தலைச்சுற்றல், ஹைபோடென்ஷன், பிரமைகள், லுகோசைட் சூத்திரத்தில் மாற்றங்கள், அதனால்தான் இது ஐரோப்பிய நிபுணர்களால் இருதயநோய்க்கான மருந்துகளின் பட்டியலிலிருந்து விலக்கப்பட்டது. ரஷ்யாவிலும் பல நாடுகளிலும், மருந்துகளின் விலை குறைவாக இருப்பதால் புரோக்கனைமைடு இன்னும் பயன்படுத்தப்படுகிறது.
புரோபஃபெனோன் தீர்வு வடிவத்திலும் டேப்லெட் வடிவத்திலும் தயாரிக்கப்படுகிறது. ஏட்ரியல் ஃபைப்ரிலேஷன் மற்றும் ஏட்ரியல் ஃப்ளட்டர் ஆகியவற்றின் தொடர்ச்சியான மாறுபாட்டுடன், இது விரும்பிய விளைவைக் கொண்டிருக்கவில்லை, மேலும் நுரையீரல் மண்டலத்தின் நாள்பட்ட தடுப்பு நோய்களுக்கும் முரணாக உள்ளது மற்றும் மாரடைப்பு இஸ்கிமியா மற்றும் குறைக்கப்பட்ட இடது வென்ட்ரிக்குலர் சுருக்கம் உள்ளவர்களுக்கு நிர்வாகத்திற்கு மிகவும் விரும்பத்தகாதது.

அமியோடரோன் ஆம்பூல்களில் தயாரிக்கப்படுகிறது, நரம்பு வழியாக செலுத்தப்படுகிறது மற்றும் இதய தசையின் கரிம புண்கள் முன்னிலையில் பயன்படுத்த பரிந்துரைக்கப்படுகிறது (எடுத்துக்காட்டாக, போஸ்ட் இன்ஃபார்ஷன் வடுக்கள்), இது நீண்டகால இதய நோயால் பாதிக்கப்பட்ட பெரும்பாலான நோயாளிகளுக்கு முக்கியமானது.
நிபெண்டன் இது நரம்பு உட்செலுத்துதலுக்கான தீர்வின் வடிவத்தில் தயாரிக்கப்படுகிறது, ஆனால் தீவிர சிகிச்சை பிரிவுகளில் பிரத்தியேகமாகப் பயன்படுத்தலாம், அங்கு அதன் நிர்வாகத்திற்குப் பிறகு ஒரு நாளில் தாளத்தைக் கட்டுப்படுத்த முடியும், ஏனெனில் மருந்து கடுமையான வென்ட்ரிகுலர் ரிதம் தொந்தரவுகளைத் தூண்டும் திறன் கொண்டது.
ஏட்ரியல் ஃபைப்ரிலேஷன் முதன்முறையாக நிகழும்போது அல்லது அரித்மியா பராக்ஸிஸம் அதிக எண்ணிக்கையிலான இருதய சுருக்கங்களுடன் தொடரும்போது, \u200b\u200bஎதிர்மறை அறிகுறிகள் மற்றும் ஹீமோடைனமிக் ஸ்திரமின்மை ஆகியவற்றைக் கொண்டு மருந்துகளால் சரிசெய்ய முடியாத மருந்தியல் கார்டியோவர்ஷனுக்கான அறிகுறிகள் கருதப்படுகின்றன. சைனஸ் தாளத்தைத் தொடர்ந்து தக்கவைத்துக்கொள்வதற்கான வாய்ப்பு சிறியதாக இருந்தால், மருத்துவ இருதயநோயை மறுப்பது நல்லது.
அரித்மியா தாக்குதல் தொடங்கிய 48 மணி நேரத்திற்குள் தொடங்கப்பட்டால் மருந்தியல் கார்டியோவர்ஷன் சிறந்த முடிவுகளைத் தருகிறது. இதய செயலிழப்பின் பின்னணியில் நிகழும் ஏட்ரியல் அரித்மியாவுக்கான முக்கிய வைத்தியம் அமியோடரோன் மற்றும் டோஃபெடிலைட் ஆகும், அவை மிகவும் பயனுள்ளவை மட்டுமல்ல, பாதுகாப்பானவை, அதே நேரத்தில் நோவோகைனாமைடு, புரோபஃபெனோன் மற்றும் பிற ஆண்டிஆர்தித்மிக்ஸ் பயன்பாடு பக்க விளைவுகளால் விரும்பத்தகாதது.
பராக்ஸிஸ்மல் ஏட்ரியல் ஃபைப்ரிலேஷன் விஷயத்தில் தாளத்தை மீட்டெடுப்பதற்கான மிகச் சிறந்த வழிமுறையாக அமியோடரோன் கருதப்படுகிறது. ஆய்வுகளின் முடிவுகளின்படி, நாள்பட்ட இதய செயலிழப்பு நோயாளிகளுக்கு இரண்டு வருடங்கள் உட்கொண்டால், ஒட்டுமொத்த இறப்பு விகிதம் கிட்டத்தட்ட பாதியாகவும், திடீர் மரணத்தின் நிகழ்தகவு 54% ஆகவும், இதய செயலிழப்பு 40% ஆகவும் குறைகிறது.
தாளத்தின் தொடர்ச்சியான முறிவுகளைத் தடுக்க ஆண்டிஆர்தித்மிக் மருந்துகள் நீண்ட காலமாக பரிந்துரைக்கப்படலாம், ஆனால் இந்த விஷயத்தில், ஒப்பீட்டளவில் குறைந்த செயல்திறனுடன் பக்க விளைவுகளின் அதிக ஆபத்தை ஒருவர் கணக்கில் எடுத்துக்கொள்ள வேண்டும். நீண்டகால சிகிச்சையின் செயல்திறன் பற்றிய கேள்வி தனித்தனியாக தீர்மானிக்கப்படுகிறது, மேலும் சோடோல், அமியோடரோன், புரோபஃபெனோன், எட்டாசிசின் ஆகியவை நியமனத்திற்கு விரும்பத்தக்கவை.
b. சுருக்க விகிதம் கட்டுப்பாட்டு உத்தி
இதயத் துடிப்பைக் கட்டுப்படுத்துவதற்கான ஒரு மூலோபாயத்தைத் தேர்ந்தெடுக்கும்போது, \u200b\u200bஇருதயநோய் குறைக்கப்படுவதில்லை, ஆனால் இதயத் துடிப்பைக் குறைக்கும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன - (மெட்டோபிரோல், கார்வெடிலோல்), (வெராபமில், டில்டியாசெம்), முந்தைய குழுக்களின் பயனற்ற தன்மையுடன் அமியோடரோன்.

தேர்ந்தெடுக்கப்பட்ட மூலோபாயத்தின் விளைவாக ஓய்வு நேரத்தில் நிமிடத்திற்கு 110 க்கு மிகாமல் இதய துடிப்பு இருக்க வேண்டும். அறிகுறிகள் உச்சரிக்கப்பட்டால், இதயத் துடிப்பு நிமிடத்திற்கு 80 பீட் வரை ஓய்வில் பராமரிக்கப்படுகிறது மற்றும் மிதமான உழைப்புடன் 110 க்கு மேல் இல்லை. துடிப்பு கட்டுப்பாடு அரித்மியாவின் வெளிப்பாடுகளை குறைக்கிறது, சிக்கல்களின் அபாயத்தை குறைக்கிறது, ஆனால் நோயியலின் வளர்ச்சியைத் தடுக்காது.
இல். வடிகுழாய் நீக்கம்

இருப்பினும், கடுமையான அறிகுறிகளுடன் நிகழும் ஏட்ரியல் ஃபைப்ரிலேஷனின் அரிதான பராக்ஸிஸம் மூலம், இன்ட்ரா-ஏட்ரியல் கார்டியோவர்டர் டிஃபிபிரிலேட்டர்களைப் பொருத்தலாம், அவை அரித்மியாவைத் தடுக்காது, ஆனால் அது ஏற்பட்டால் திறம்பட அதை அகற்றும்.
தொடர்ச்சியான அரித்மியாவின் தடுப்பு
ஏட்ரியல் ஃபைப்ரிலேஷனின் தொடர்ச்சியான தாக்குதல்களைத் தடுப்பது மிகவும் முக்கியமானது, ஏனென்றால் பாதிக்கும் மேற்பட்ட நிகழ்வுகளில் இருதயநோய்க்குப் பிறகு அடுத்த ஆண்டில் அரித்மியா மீண்டும் நிகழ்கிறது, மேலும் சைனஸ் ரிதம் மூன்றில் ஒரு பங்கு நோயாளிகளுக்கு மட்டுமே பராமரிக்க முடியும்.
தடுப்பு சிகிச்சையின் குறிக்கோள்- அரித்மியாவின் தொடர்ச்சியான அத்தியாயங்களைத் தடுக்க மட்டுமல்லாமல், அதன் நிரந்தர மாறுபாட்டின் வளர்ச்சியை தாமதப்படுத்தவும், எம்போலிசம், இதய செயலிழப்பு மற்றும் திடீர் மரணம் ஆகியவற்றின் சாத்தியக்கூறுகள் கணிசமாக அதிகரிக்கும் போது.
ஏட்ரியல் ஃபைப்ரிலேஷன் தாக்குதலைத் தடுக்க, 3 பீட்டா-தடுப்பான்கள் பரிந்துரைக்கப்படுகின்றன - பைசோபிரோல், கார்வெடிலோல் மற்றும் மெட்டோபிரோலால். சரியான தாளத்தை பராமரிக்க, அமியோடரோனை பரிந்துரைப்பது நல்லது.
ஏட்ரியல் ஃபைப்ரிலேஷனின் தொடர்ச்சியான தாக்குதல்களைத் தடுப்பதற்கான திட்டங்களில் ஹைப்போலிபிடெமிக் முகவர்கள் () அடங்கும், அவை இருதய எதிர்ப்பு, இஸ்கிமிக் எதிர்ப்பு, ஆண்டிப்ரோலிஃபெரேடிவ் மற்றும் அழற்சி எதிர்ப்பு விளைவைக் கொண்டுள்ளன. நாள்பட்ட கரோனரி தமனி நோய் உள்ள நோயாளிகளில், மீண்டும் மீண்டும் வரும் அரித்மியாவின் வாய்ப்பைக் குறைக்க ஸ்டேடின்கள் உதவுகின்றன.
பராக்ஸிஸின் நிவாரணம் ஏட்ரியல் ஃபைப்ரிலேஷன் எப்போதும் நிகழும்போது எப்போதும் முயற்சிக்கப்படுகிறது. இதைச் செய்ய, மேலே விவரிக்கப்பட்ட முறைகளில் ஒன்றைப் பயன்படுத்தி கார்டியோவர்ஷன் செய்யப்படுகிறது, மேலும் ஆன்டிகோஆகூலண்ட் சிகிச்சையுடன் இணையாக ஆன்டிஆரித்மிக்ஸுடன் மருந்து சிகிச்சை பரிந்துரைக்கப்படுகிறது. இரண்டு நாட்களுக்கு மேல் நீடிக்கும் அரித்மியாவுக்கு ஆன்டிகோகுலண்டுகளின் பயன்பாடு மிகவும் முக்கியமானது.
புரவலர்களில் ஒருவர் உங்கள் கேள்விக்கு பதிலளிப்பார்.
இந்த பிரிவில் உள்ள கேள்விகளுக்கு தற்போது பதிலளிக்கப்பட்டுள்ளது: சசிகினா ஒக்ஸானா யூரிவ்னா, இருதயநோய் மருத்துவர், சிகிச்சையாளர்
வெஸ்டிஇன்ஃபோ திட்டத்திற்கு உதவி செய்த அல்லது ஆதரித்த ஒரு நிபுணருக்கு நீங்கள் சுதந்திரமாக நன்றி சொல்லலாம்.
